Диализ при почечной недостаточности
Диализ — метод удаления продуктов обмена веществ и выведения лишней жидкости из крови. Его применяют у пациентов с почечной недостаточностью — состоянием, при котором почки не могут справляться со своей функцией. Это осложнение встречается при разных заболеваниях, в том числе онкологических. На нашем сайте есть отдельная статья, в которой врачи клиники «Евроонко» подробно рассказывают о причинах и методах лечения почечной недостаточности у онкологических больных.
- В каких случаях при почечной недостаточности назначают диализ?
- Разновидности диализа
- Как проводят процедуру?
- Побочные эффекты
- Как долго живут пациенты на диализе?
Во время гемодиализа кровь пациента поступает в специальный аппарат и проходит через фильтр — диализатор. Затем уже очищенная кровь возвращается в организм.
В клиниках «Евроонко» в Москве и Санкт-Петербурге проводятся различные виды экстракорпорального очищения крови: гемодиализ, гемофильтрация, селективная сорбция эндотоксина, гемосорбция с применением адсорбера CytoSorb, высокообъемная мембранная плазмосепарация с помощью аппарата для высокоэффективной экстракорпоральной детоксикации Multifiltrate Fresenius.
ОТКАЗ ОТ ДИАЛИЗА/СПАСИБО ЗА ДОНАТ/ПОСЛЕДНИЙ ИЗ МОГИКАН
В каких случаях при почечной недостаточности назначают диализ?
Почки в организме человека выполняют важные функции:
- Фильтрация крови и выведение из нее продуктов обмена веществ, лишней жидкости.
- Поддержание водно-электролитного баланса.
- Синтез гормона эритропоэтина, который стимулирует производство новых красных кровяных телец — эритроцитов.
- Синтез гормонов, которые поддерживают оптимальный уровень кальция в крови.
- Синтез гормонов, которые регулируют артериальное давление.
При почечной недостаточности в первую очередь нарушается фильтрационная функция почек. В крови скапливаются токсичные продукты азотистого обмена, развивается азотемия, нарушается водно-электролитный баланс. Из-за задержки жидкости в организме может возникнуть опасное осложнение — отек легких. При гиперкалиемии — повышении уровня калия в крови — развивается аритмия, мышечная слабость.
В зависимости от того, как быстро нарастает нарушение функции почек, выделяют два вида почечной недостаточности:
- Острая почечная недостаточность развивается в течение нескольких дней или недель. Степень тяжести этого состояния бывает разной. Иногда можно обойтись медикаментозными методами лечения, а иногда пациенту сразу показан диализ.
- Хроническая почечная недостаточность прогрессирует в течение длительного времени. Ее нельзя устранить, можно лишь улучшить состояние пациента и замедлить прогрессирование. На поздних стадиях всем пациентам требуется диализ.
В настоящее время вместо терминов «острая почечная недостаточность» и «хроническая почечная недостаточность» часто используются более широкие понятия: «острое повреждение почек» и «хроническая болезнь почек«.
Почечная недостаточность: жизнь на гемодиализе | Диагноз
Показания к диализу при острой почечной недостаточности
В некоторых случаях при острой почечной недостаточности нужно сразу начинать диализ:
- тяжелая внутриклеточная гипергидратация (задержка жидкости в организме), когда высок риск развития отека мозга;
- нарастание уровня мочевины в крови более чем на 15–20 мг в сутки, усиливающийся метаболический ацидоз (смещение pH крови в кислую сторону), гиперкалиемия (повышение уровня калия в крови);
- заболевания, которые приводят к необратимой почечной недостаточности: злокачественная артериальная гипертония, гемолитико-уремический синдром, билатеральный кортикальный некроз;
- повреждение почек, при котором не выделяется моча (анурия).
У остальных пациентов проводят медикаментозное лечение, но в ряде случаев оно неэффективно, и возникают показания к диализу:
- Уремия — опасное для жизни состояние, когда нарушается кислотно-щелочное равновесие, в крови накапливаются токсичные продукты обмена веществ, в первую очередь белков и нуклеиновых кислот (азотемия).
- Выраженный метаболический ацидоз — смещение pH крови в кислую сторону, с которым не удается справиться с помощью консервативного лечения.
- Отек легкого, устойчивый к медикаментозному лечению.
- Уровень калия в крови более 6 ммоль/л и другие нарушения электролитного баланса, которые не получается устранить другими способами.
Альтернатива диализу в тяжелых случаях — трансплантация почки. Это сложная операция, после которой придется постоянно принимать иммунодепрессанты — препараты, подавляющие иммунную систему — для профилактики отторжения трансплантата. У многих онкологических больных проводить такое вмешательство рискованно, потому что они находятся в сильно ослабленном состоянии, имеют тяжелые сопутствующие заболевания, у них снижена иммунная защита из-за злокачественной опухоли, химиотерапии. Кроме того, донорских органов не хватает, и зачастую их приходится очень долго ждать. Поэтому при острой почечной недостаточности у онкологических больных, когда нарушения в организме не удается контролировать с помощью лекарств, в большинстве случаев оптимальным решением становится именно диализ.
Показания к диализу при хронической почечной недостаточности
Принимая решение о проведении диализа у пациентов с хронической почечной недостаточности, врачи в первую очередь ориентируются на скорость клубочковой фильтрации (СКФ, клиренс креатинина). Этот показатель позволяет максимально точно оценить состояние и функцию почек, является маркером прогноза. Критическими считаются значения СКФ менее 10 мл/мин у больных без сахарного диабета и менее 15 мл/мин у больных с диабетом. Обычно у пациентов с низкой СКФ начинают диализ в следующих случаях:
- снижение pH крови (смещение в кислую сторону), задержка жидкости в организме и повышение уровня калия в крови, с которыми не удается справиться с помощью медикаментозной терапии;
- симптомы уремии.
Показатель СКФ при хронической почечной недостаточности контролируют регулярно и, когда он приближается к критическим значениям, пациента начинают готовить к диализу — чтобы потом этого не пришлось делать в экстренном режиме.
Разновидности диализа
Существуют две разновидности диализа, каждый из них обладает своими преимуществами и недостатками и является предпочтительным в определенных случаях:
- Гемодиализпроводят через диализный катетер — трубку, введенную в крупную вену, обычно в области шеи, груди или паха. Эта трубка имеет Y-образную форму, на одном из ее концов находится красный маркер, на другом — синий. По красному катетеру кровь поступает из тела пациента в аппарат, затем она проходит через фильтр и возвращается по синему катетеру в кровоток.
- Перитонеальный диализпроводят с помощью перитонеального катетера, введенного в брюшную полость. В данном случае в качестве естественного фильтра используют брюшину — серозную оболочку, которая выстилает стенки брюшной полости и покрывает внутренние органы. Через катетер вводят специальный раствор — диализат. Пока он находится внутри, в него всасываются токсичные продукты обмена из крови. Спустя некоторое время диализат сливают и вводят новый.
Помимо диализа, при заболеваниях почек применяются и другие методы экстракорпоральной детоксикации, например, гемофильтрация, гемосорбция, плазмаферез. Врач выбирает подходящую методику в зависимости от характера и особенностей течения болезни. Современные аппараты в клиниках «Евроонко» позволяют проводить разные виды процедур.
Как проводят процедуру?
Гемодиализ и перитонеальный диализ можно проводить как в условиях стационара, так и амбулаторно, на дому. Если пациент находится в клинике, то он постоянно под присмотром медперсонала, и, если что-то пойдет не так — будет немедленно оказана помощь. Это важно в первую очередь для пациентов в тяжелом состоянии, с риском развития жизнеугрожающих состояний. Диализ в привычной домашней обстановке зачастую более комфортен, он позволяет максимально адаптировать лечение к повседневной жизни.
Перед гемодиализом устанавливают диализный венозный катетер. Затем пациента проводят в диализную и подключают к аппарату. Если больной находится в отделении реанимации, то аппарат можно установить прямо там, возле кровати.
Обычно первая процедура продолжается 2–3 часа, в это время медперсонал регулярно, через каждые 15 минут, контролирует артериальное давление, частоту пульса и температуру тела пациента. В дальнейшем гемодиализ проводят обычно как минимум по 3–4 часа 3 раза в неделю. График может различаться, в зависимости от степени выраженности и характера почечной недостаточности. Во время лечения пациенту нужно регулярно взвешиваться и сдавать анализы крови, чтобы контролировать эффективность процедур и понять, когда их можно прекратить.
При перитонеальном диализе в брюшную полость устанавливают трубку — перитонеальный катетер. Это простая и безопасная процедура. Затем брюшную полость заполняют через катетер диализатом. Он представляет собой стерильный раствор глюкозы или аминокислот. Токсичные продукты обмена выводятся через брюшину в диализат, который затем сливают через тот же катетер.
Таким образом, брюшную полость превращают в «почку».
Главное преимущество перитонеального диализа перед гемодиализом в том, что он дает пациенту максимальную свободу и позволяет вести привычный образ жизни с минимальными ограничениями. Можно легко научиться менять диализат самостоятельно ручным способом, это нужно делать 2–5 раз в сутки. Приезжать в клинику на осмотры можно 1–2 раза в месяц. В клиниках перитонеальный диализ проводят автоматизированным способом, используют циклеры — устройства, которые сами меняют диализат ночью. На ночь катетер подключают к аппарату на 10–12 часов.
Что лучше: перитонеальный диализ или гемодиализ?
Однозначного ответа на этот вопрос не существует. Перитонеальный диализ зачастую удобнее, позволяет с минимальными ограничениями заниматься повседневной деятельностью. Но при выраженном нарушении функции почек более эффективен гемодиализ. Некоторые пациенты отдают предпочтение гемодиализу, потому что им сложно самим менять жидкость при перитонеальном диализе — это нужно делать регулярно, очень аккуратно. Перитонеальный диализ плохо подходит для больных с выраженными жировыми отложениями, обширным рубцовым процессом в области живота.
Выбирая между двумя методиками, врач учитывает следующие факторы:
- состояние функции почек;
- общее состояние пациента;
- сопутствующие заболевания;
- возможность и желание пациента проходить лечение на дому;
- образ жизни пациента и его личные предпочтения.
Решение о том, какой вид диализа проводить, в каждом случае принимают индивидуально. Поговорите с врачом, спросите, почему он назначил в вашем случае именно такую методику и именно такой график, обязательно ли вам находиться во время лечения в стационаре. Доктора в клиниках «Евроонко» всегда открыты к диалогу и обязательно предоставят вам подробную информацию.
Во время диализа при почечной недостаточности нужно тщательно контролировать потребление жидкости, белка, натрия, калия и фосфора. Врач-диетолог может составить для пациента индивидуальный рацион, с учетом функции почек, потребностей организма, сопутствующих заболеваний. Любые лекарственные препараты нужно принимать строго с разрешения врача. Многие лекарства, в том числе противоопухолевые препараты, обладают нефротоксичностью либо выводятся почками.
Побочные эффекты
Во время диализа пациенты, как правило, не чувствуют боли и дискомфорта. Если процедура сопровождается выраженными неприятными ощущениями, об этом нужно сообщить медработникам.
Возможные побочные эффекты и осложнения:
- Снижение артериального давления (гипотония) встречается довольно часто, так как часть крови поступает в аппарат. Чаще всего этот побочный эффект встречается у пациентов с сахарным диабетом. Лучший способ профилактики — ограничить потребление жидкости в соответствии с рекомендациями врача, чтобы не допускать ее задержки в организме между процедурами.
- Между сеансами гемодиализа может развиваться перегрузка организма жидкостью, которая проявляется в виде одышки, повышенного артериального давления, отеков на ногах.
- Мышечные спазмы — также довольно распространенное явление. Справиться с этим симптомом можно, изменив режим гемодиализа, обеспечив оптимальное потребление жидкости и натрия (соли) в промежутках между процедурами.
- Кожный зуд испытывают многие пациенты с выраженной почечной недостаточностью, и он может усиливаться во время диализа.
- У некоторых пациентов возникают проблемы со сном.
- Анемия (снижение уровня эритроцитов и гемоглобина в крови) может развиваться как симптом почечной недостаточности и/или побочный эффект гемодиализа.
- Повышенная ломкость костей в результате недостатка витамина D.
- Повышенное артериальное давление. Риск повышается, если пациент не соблюдает рекомендации врача и употребляет слишком много жидкости, соли.
- Перикардит — воспаление околосердечной сумки. Развитие этого осложнения говорит о недостаточной эффективности гемодиализа.
- Высокий уровень калия в крови (гиперкалиемия).
- Амилоидоз — состояние, при котором в органах откладывается особое вещество — амилоид. Это приводит к болям, скованности движений, скоплению жидкости в суставах. Риск развития амилоидоза наиболее высок у пациентов, которые находятся на диализе больше 5 лет.
- Кровотечения, инфекции в месте установки катетера.
- Депрессия развивается из-за того, что пациент испытывает постоянный стресс по поводу тяжелого заболевания почек, необходимости в постоянных процедурах.
Несмотря на все эти риски, диализ — в целом безопасный метод лечения. Он помогает продлевать жизнь пациентов с выраженной почечной недостаточностью, которые в противном случае были бы признаны безнадежными и вскоре погибли бы.
Как долго живут пациенты на диализе?
При остром повреждении почек диализ может быть временной мерой. Впоследствии функция почек восстанавливается, и процедуры прекращают. Если брать все случаи острой почечной недостаточности, то статистика исходов выглядит следующим образом:
- полное выздоровление — в 35–40% случаев;
- частичное выздоровление с остаточными нарушениями — в 10–15% случаев;
- переход в хроническую почечную недостаточность — в 1–3% случаев;
- гибель пациента — в 40–45% случаев.
Прогноз хуже, если причиной почечной недостаточности стало непосредственно поражение ткани почек, у пожилых пациентов, при сильном уменьшении количества или отсутствии мочи (олигурия, анурия), выраженном повышении в крови уровня продуктов азотистого обмена, присоединении сепсиса.
При хронической почечной недостаточности диализ начинают на поздних стадиях и проводят пожизненно. От этой патологии нельзя полностью излечить, но можно затормозить прогрессирование и существенно продлить жизнь пациента.
Если почечная недостаточность развилась на фоне онкологического заболевания, очень желательно найти врачей, которые специализируются на лечении таких пациентов. В клиниках экспертной онкологии «Евроонко» можно получить все необходимые виды медицинской помощи в соответствии с актуальными версиями международных протоколов. Мы применяем современные аппараты, позволяющие проводить все виды экстракорпоральной детоксикации. Рак на поздней стадии с тяжелыми осложнениями — еще не приговор. Таким пациентам зачастую можно помочь, и мы применяем для этого все доступные возможности.
Запись на консультацию круглосуточно
Список литературы:
- https://www.kidney.org/
- https://www.niddk.nih.gov/
- https://www.webmd.com/
- https://nephcure.org/
- https://www.mayoclinic.org/
- https://www.kaz.freseniusmedicalcare.com/
- https://www.mskcc.org/
- https://www.rmj.ru/
- https://www.durhamnephrology.com/
- http://www.beaumont.ie/
- https://www.msdmanuals.com/
- https://www.msdmanuals.com/
Источник: www.euroonco.ru
Диабетическая нефропатия — симптомы и лечение
Что такое диабетическая нефропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Абдуллиной Гузель Альбертовны, эндокринолога со стажем в 8 лет.
Над статьей доктора Абдуллиной Гузель Альбертовны работали литературный редактор Вера Васина , научный редактор Елена Застело и шеф-редактор Маргарита Тихонова

Эндокринолог Cтаж — 8 лет
Медицинский центр «Мэди»
«Многоклиника»
Дата публикации 24 ноября 2022 Обновлено 12 декабря 2022
Определение болезни. Причины заболевания
Диабетическая нефропатия(Diabetic nephropathy)— это осложнение сахарного диабета, при котором повреждаются почки. На ранних стадиях заболевание никак не проявляется, но постепенно развивается гипертония, ухудшается работа почек, в моче появляется белок, человек быстрее устаёт, у него отекают разные части тела, особенно ноги [1] .
Диабетическая нефропатия — это серьёзная болезнь, которая может привести к смерти. Заболевание нельзя полностью вылечить, но можно предотвратить или замедлить его развитие.
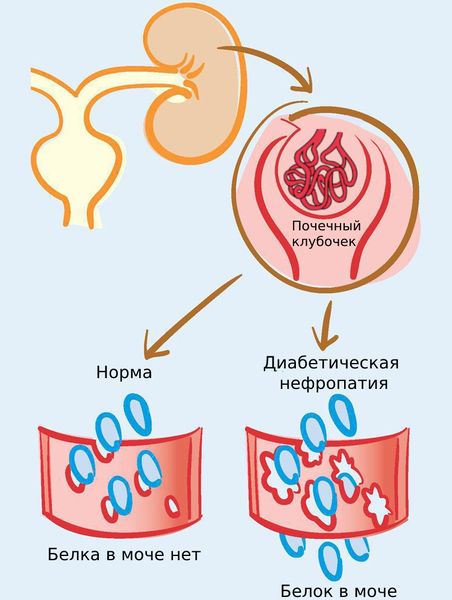
Диабетическая нефропатия может развиться при сахарном диабете как 1-го, так и 2-го типа. Обычно заболевание возникает через 10–15 лет от начала сахарного диабета 2-го типа и через 20–40 лет (по другим данным, через 15 – 20 лет) от начала диабета 1-го типа [11] [12] . Возможно, это связано с тем, что диабет 2-го типа часто не сразу диагностируют [13] .
Эпидемиология
Диабетическая нефропатия чаще развивается у мужчин, чем у женщин [12] . В США болезни более подвержены афроамериканцы, коренные жители Америки и мексиканцы [18] . Предположительно, это связано с генами ангиотензинпревращающего фермента (АПФ) и рецептора ангиотензина, которые сейчас изучаются.
Факторы риска диабетической нефропатии
- продолжительный сахарный диабет;
- высокий уровень глюкозы в крови;
- неконтролируемая гипертония (предположительно, высокое давление является и фактором риска, и следствием диабетической нефропатии) [12] ;
- ожирение;
- курение;
- высокий уровень холестерина и дислипидемия;
- гипертония и сердечно-сосудистые заболевания у близких родственников.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы диабетической нефропатии
На ранних стадиях диабетическая нефропатия никак не проявляется: специфических симптомов может не быть десятилетиями. В этот период присутствуют только проявления сахарного диабета и хронической болезни почек (ХБП):
- белок в моче;
- гипертония;
- анемия;
- электролитные нарушения, которые могут проявляться подёргиваниями мышц [19] ;
- ацидоз (повышение кислотности в организме);
- нарушения фосфорно-кальциевого обмена (кости становятся менее прочными, увеличивается уровень кальция в сосудах и тканях [20] ).
С развитием болезни начинают отекать разные части тела, особенно ноги, а из-за повышенного уровня белка в моче появляется пена. Человек также начинает быстрее утомляться [12] .
Патогенез диабетической нефропатии
Существует несколько теорий развития диабетической нефропатии:
- метаболическая;
- гемодинамическая;
- генетическая.
Болезнь начинается с поражения мелких сосудов почек, которое вызвано избытком глюкозы в крови. Кровоток в клубочках нарушается, они начинают быстрее фильтровать кровь — это ранний признак ухудшения работы почек и предвестник развития ХБП. На какое-то время скорость фильтрации нормализуется за счёт повреждения почек и умеренной гипертонии. Но при этом развивается склероз почечных клубочков: их базальные мембраны разрастаются и уплотняются, иногда образуются узелки Киммельстила — Уилсона.
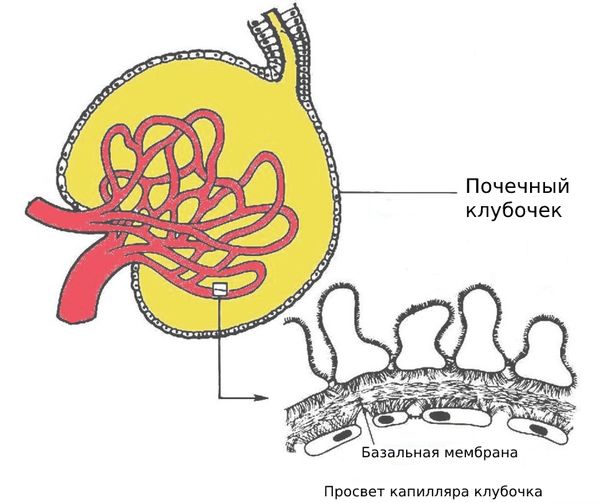
Cо временем скорость фильтрации снижается, и в мочу попадает больше белка альбумина. Постепенно, обычно в течение многих лет, его количество увеличивается (от 30 до 300 мг/день). Почки работают всё хуже, и развивается нефротический синдром, при котором уровень альбумина превышает 3 г/день. Этот синдром длится примерно 3–5 лет (но срок очень индивидуален), а затем развивается терминальная стадия ХБП. Ускорить её развитие могут инфекции дыхательных и мочевых путей, папиллярный некроз (разрушение сосочков почек), почечный тубулярный ацидоз IV типа (повышение кислотности и электролитные нарушения, вызванные нарушением чувствительности к альдостерону) [13] .
Классификация и стадии развития диабетической нефропатии
Диабетическую нефропатию классифицируют по стадиям клиренса креатинина (скорости клубочковой фильтрации, СКФ) и степени альбуминурии [4] . Клиренс креатинина показывает, сколько крови почки могут очистить от креатинина за минуту.
Стадии клиренса креатинина (мл/мин):
- высокая и оптимальная (С1) — более 90;
- незначительно снижена (С2) — 60–89;
- умеренно снижена (С3а) — 45–59;
- существенно снижена (С3б) — 30–44;
- резко снижена (С4) — 15–29;
- терминальная почечная недостаточность (С5) — менее 15.
По уровню альбуминурии:
- норма или уровень альбумина незначительно повышен (А1) — соотношение альбумин/креатинин в моче меньше 30 мг/г;
- умеренно повышен (А2) — 30–300 мг/г;
- значительно повышен (А3) — более 300 мг/г.
Примеры формулировки диагноза:Диабетическая нефропатия ХБП С1А2; Диабетическая нефропатия ХБП С5 (лечение заместительной почечной терапией). При терминальной стадии ХБП уровень альбуминурии не указывается.
Раньше степень поражения почек у больных сахарным диабетом оценивали совсем по-другому: классическим маркером диабетической нефропатии был только изолированный уровень альбуминурии/протеинурии (АУ/ПУ). Сейчас стадия нефропатии в первую очередь зависит от уровня СКФ, но его обязательно дополняют индексом АУ/ПУ.
Согласно современной классификации, выделяют три стадии диабетической нефропатии:
- Микроальбуминурия — отношение альбумина к креатинину в пределах 30–300 мг/г, т. е. с мочой выделяется 30–300 мг альбумина в день.
- Протеинурия с сохранённой азотовыделительной функцией почек — с мочой выделяется больше 300 мг альбумина в день.
- Хроническая болезнь почек.
Осложнения диабетической нефропатии
Заболевание может осложниться терминальной стадией ХБП, при которой пациентам требуется серьёзное лечение: диализ или трансплантация почки [21] .
ХБП может сопровождаться почечной анемией и опасными для жизни состояниями, такими как:
- отёк лёгких;
- гиперкалиемия;
- гипертония и сердечно-сосудистые заболевания, которые могут привести к инсульту;
- минеральные, костные нарушения;
- декомпенсация метаболического ацидоза [21][22] .
Анемияразвивается из-за того, что в почках вырабатывается недостаточно эритропоэтина — гормона, необходимого для нормального кроветворения, образования эритроцитов и гемоглобина. Нередко анемия сопровождается дефицитом железа (у мужчин меньше 130 г/л, у женщин меньше 120 г/л).
При диабетической нефропатии анемия развивается чаще, быстрее и протекает тяжелее, чем при других причинах ХБП. Пациент становится вялым, плохо переносит нагрузки, возникает одышка, головокружение, ухудшается аппетит. Также анемия может привести к обострению ишемической болезни сердца [23] .
Гиперкалиемия.Из-за высокого уровня калия в крови может замедлиться сердцебиение, что приведёт к сердечному приступу и полной остановке сердца.
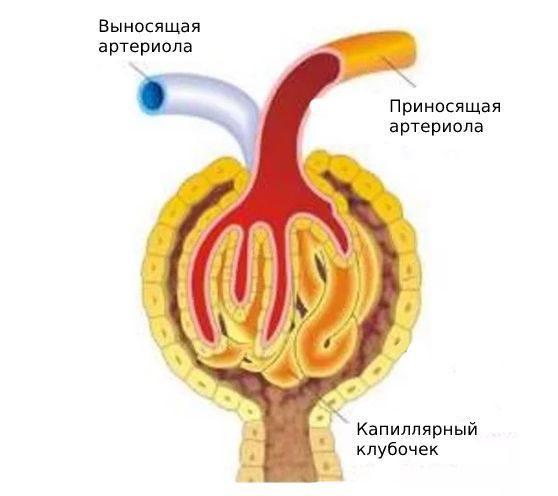
Артериальная гипертонияразвивается из-за спазма выносящих артериол клубочков, вызванного повышением гормона ангиотензина II типа. Она может возникнуть на любой стадии ХБП, но при терминальной стадии становится неконтролируемой и со временем сменяется гипотонией.
Минеральные и костные нарушения.Почки перестают поддерживать баланс кальция и фосфора в крови, что приводит к избытку этих элементов [22] . В результате нарушается образование и минерализация костной ткани, могут возникнуть переломы, боли и деформации костей. Кальций откладывается в сосудах и мягких тканях, что повышает риск развития сердечно-сосудистых заболеваний: стенокардии, инфаркта миокарда и ишемического инсульта [12] .
В тяжёлых случаях может развиться уремия— накопление в крови токсичных продуктов обмена, которые в норме выводятся почками.При снижении скорости клубочковой фильтрации до 10 мл/мин появляются признаки уремической интоксикации азотистыми шлаками: тошнота, рвота, зуд, метаболический ацидоз с дыханием Куссмауля (глубоким, редким и шумным) и почечной анемией. Нередко слышен шум трения перикарда — «похоронный звон уремии». Но эти признаки больше относятся к предагонии, а не к терминальной стадии ХБП. Явно выраженных симптомов при уремии может не быть [21] .
Предупредить развитие уремии и её негативное воздействие на организм можно только с помощью диализа или трансплантации почки. Если при терминальной стадии ХБП не провести диализ или трансплантацию, то больной погибнет от уремии [4] .
Диагностика диабетической нефропатии
На приёме врач спрашивает, на что жалуется пациент, как давно болеет сахарным диабетом и есть ли другие осложнения, например ретинопатия, диабетическая стопа и полинейропатия.
Если есть документы о диагностированных заболеваниях и других результатах обследований, можно показать их врачу напрямую или открыть доступ к своей электронной медкарте .
Также доктор спросит, болели ли сахарным диабетом близкие родственники и как заболевание протекало у них. Риск развития диабета и нефропатии повышается при наследственной предрасположенности, и эти болезни у родственников часто протекают похоже.
При осмотре врач оценивает цвет кожи: бледность, синюшность или сероватый оттенок могут указывать на анемию. Также признаками диабетической нефропатии будут отёки рук и ног, шум трения перикарда при выслушивании лёгких, глубокое, редкое и шумное дыхание.
К обязательным обследованиям при диабетической нефропатии относятся:
- Определение соотношения альбумин/креатинин в утренней порции мочи. Перед исследованием необходимо исключить интенсивные физические нагрузки и богатую белком пищу. Анализ нельзя делать при высокой температуре, повышенном давлении и менструации. Исследование проводят минимум дважды — для постановки диагноза нужно, чтобы оба результата были положительными. Если один из них не подтверждает снижение СКФ, то анализ нужно сделать повторно. Интервал между ними должен быть не меньше трёх месяцев [12] .
- Общий клинический анализ мочи с определением её осадка.
- Суточный анализ мочи на белок (суточная протеинурия). Для этого исследования нужно как обычно сходить в туалет, но обязательно записать время мочеиспускания и после этого не принимать никакие лекарства в течение суток. Последующие порции мочи за день, ночь и первую утреннюю порцию следующего дня нужно собрать в одну ёмкость. После завершения сбора мочи нужно точно измерить её объём, обязательно перемешать и сразу отлить 100 мл в контейнер для анализа с завинчивающейся крышкой. На нём нужно указать собранный объём мочи (суточный диурез) в миллилитрах, например «Суточный диурез: 1250 мл».
- Анализ на креатинин, мочевину, калий, натрий и хлор в сыворотке крови.
- УЗИ почек. Почки при диабетической нефропатии, как правило, нормального размера или увеличены (от 10 до 12 см в длину).
- Сонографическое исследование почечных артерий.
Чтобы уточнить диагноз в сложных случаях, может потребоваться биопсия почек [12] .
Основные маркеры диабетической нефропатии — это альбумин в моче и скорость клубочковой фильтрации (СКФ). Диагноз ставится только при стойкой альбуминурии (когда уровень альбумина больше 300 мг/сутки или 200 мкг/минуту) и прогрессирующем снижении СКФ [12] . Для расчёта СКФ у взрослых используют формулы Кокрофта — Голта (1976), MDRD (1999) и CKD–EPI (2011). Наиболее точным методом считается CKD–EPI.
Но в некоторых ситуациях применять расчётные методы не совсем корректно:
- при нестандартных размерах тела (например, у бодибилдеров или людей с ампутированной ногой или рукой);
- выраженном истощении и ожирении (индекс массы тела < 15 и >40 кг/м 2 );
- беременности;
- заболеваниях скелетной мускулатуры (миодистрофии);
- параплегии и квадриплегии (параличах рук и ног);
- вегетарианской диете;
- быстром ухудшении работы почек (при остром и быстропрогрессирующем нефритическом синдроме);
- приёме токсичных для почек препаратов;
- показаниях к началу диализной терапии;
- наличии пересаженной почки.
В таких случаях СКФ определяют клиренсовыми методами (пробой Реберга — Тареева). Калькуляторы, основанные на данной пробе и формуле CKD–EPI, легко найти в интернете.
Диабетическую нефропатию следует отличать от других заболеваний с поражением почек. К таким болезням относятся системная красная волчанка, нефритический синдром, пиелонефрит, подагра, мочекаменная болезнь, множественная миелома, стеноз почечной артерии.
Если в моче присутствует альбумин, очень важно сделать общий анализ мочи: так можно исключить инфекцию мочевыводящих путей [12] .
Лечение диабетической нефропатии
Основные цели лечения:
- предупредить и замедлить развитие хронической почечной недостаточности;
- уменьшить риск развития болезней сердца и инсульта.
Для этого применяют комплексную терапию: важно нормализовать уровень сахара в крови, артериальное давление, нормализовать вес, снизить уровень липидов и калий, устранить анемию и нарушения фосфорно-кальциевого обмена.
Питание при диабетической нефропатии
При заболевании необходимо есть меньше соли и белка [8] . Согласно результатам исследования, почечная недостаточность развивалась на 19 % медленнее у больных, которые ограничили белок до 0,28 г/кг в день и принимали смеси незаменимых аминокислот и их кетоаналогов [9] . Малобелковые диеты с добавлением соевого белка уменьшают склерозирование в почках, т. е. не дают разрастаться плотной соединительной ткани.
Соль при нефропатии нужно ограничить до 1,5–2,3 г в день, что позволит снизить артериальное давление [10] .
Также важно сократить потребление насыщенных жиров до 7 % от суточной калорийности. Такие жиры содержатся в маргарине, сливочном масле, сыре, жировой прослойке мяса, включая куриную кожицу, пальмовом и кокосовом масле.
Контроль сахара
Целевой уровень глюкозы такой же, как и у остальных людей с диабетом: 3,9–10,0 ммоль/л (при сахарном диабете во время беременности — 3,5–7,8 ммоль/л) [24] . Чтобы нормализовать уровень сахара, рекомендуется принимать Метформин и ингибиторы SGLT2.
Коррекция гипертонии
При любой стадии хронической болезни почек нужно ежедневно измерять артериальное давление: оно не должно превышать 130/80 мм рт. ст. Снижать давление предпочтительнее препаратами, которые помогают сохранить работу почек, например ингибиторами АПФ и блокаторами ангиотензина II.
Коррекция дислипидемии
Лечение почечной анемии
Анемия при болезнях почек развивается из-за недостаточного образования в почках гормона эритропоэтина, необходимого для нормального кроветворения. Лечение препаратами эритропоэтина нередко дополняют препаратами железа, так как из-за ухудшения его всасывания в кишечнике может развиться железодефицитное состояние.
Коррекция гиперкалиемии, фосфорно-кальциевого и белкового обмена
При уровне калия в крови больше 5,5 ммоль/л назначаются петлевые диуретики (Фуросемид, Торасемид). При концентрации больше 7 ммоль/л рекомендуется вводить 10%-й Глюконат кальция и Бикарбонат натрия.
Чтобы скорректировать нарушения фосфорно-кальциевого обмена, нужно есть меньше продуктов, богатых фосфором: рыбы, гречки, твёрдых и плавленых сыров. Если диета не помогает, применяют препараты кальция и метаболиты витамина Д.
Гемодиализ
Если развилась ХБП, назначают заместительную терапию: диализ или трансплантацию почки [21] . При почечной недостаточности почки перестают справляться со своей главной задачей — выводить из организма продукты метаболизма: креатинин и мочевину. Вместо них это делает аппарат: кровь больного проходит через особые синтетические мембраны, благодаря чему очищается от токсинов и лишней жидкости.
Кроме креатинина и мочевины, гемодиализатор очищает кровь от электролитов, спирта, лекарств, т. е. работает как почки. Частота и продолжительность этой процедуры индивидуальна, но в среднем её нужно проходить трижды в неделю по 2–4 часа.
Перитонеальный диализ
При перитонеальном диализе брюшная полость и брюшина играют роль мембраны, через которую жидкость и растворённые вещества обмениваются с кровью. Во время процедуры удаляется избыток жидкости, токсины и электролиты.
Трансплантация почки
Трансплантация почки, изолированная или с одновременной или последующей пересадкой поджелудочной железы, — это основной метод лечения терминальной стадии ХБП. Пятилетняя выживаемость при сахарном диабете 2-го типа после трансплантации почки составляет почти 60 %, а на диализной терапии без трансплантации — 2 % (но возможно, эти результаты получены на неоднородных группах пациентов). Пересаженная почка нормально работает в течение двух лет более чем в 85 % случаев [13] .
Прогноз. Профилактика
При правильном лечении прогноз относительно благоприятный. Чем раньше начата терапия, тем выше шанс замедлить развитие болезни и предотвратить осложнения [12] . Но на практике многие пациенты обращаются к врачу слишком поздно, поэтому смертность при диабетической нефропатии достаточно высокая [12] [13] .
Повреждение почек развивается быстрее при артериальном давлении свыше 120–139/80–89 мм рт. ст. Инсульт, инфаркта миокарда, заболевания периферических сосудов также повышают риск гибели пациентов [13] .
Профилактика диабетической нефропатиизаключается в контроле за артериальным давлением, уровнем сахара и холестерина в крови. При сахарном диабете нужно не реже, чем раз в три месяца, сдавать анализы на глюкозу, креатинин, холестерин и его фракции, а также регулярно контролировать артериальное давление [13] [15] .
Ежегодно оценивать соотношение альбумин/креатинин в разовой порции мочи и рассчитывать СКФ необходимо:
- при сахарном диабете 1-го типа с длительностью заболевания более 5 лет;
- всем пациентам с сахарным диабетом 2-го типа;
- детям старше 11 лет, если сахарный диабет длится дольше двух лет;
- всем пациентам с сопутствующей гипертонией[17] .
При диабетической нефропатии может развиться острая болезнь почек, поэтому нужно быть осторожными при приёме НПВП и внутривенном контрасте, так как эти вещества токсичны для почек [12] .
Список литературы
- Смирнов А. В., Добронравов В. А., Кисина А. А. и др. Клинические рекомендации по диагностике и лечению диабетической нефропатии // Нефрология. — 2015. — № 1. — С. 67.
- Дедов И. И., Шестакова М. В., Галстян Г. Р. Распространённость сахарного диабета 2 типа у взрослого населения России (исследование NATION) // Сахарный диабет. — 2016. — № 2. — С. 104–112.
- Lerma E., Batuman V. Diabetes and Kidney Disease. — New York: Springer, 2014. — Р. 9–239.
- Ворохобина Н. В. Эндокринология: учебник для студентов медицинских вузов. — СПб.: СпецЛит, 2019. — С. 406–420.
- Мкртумян А. М., Маркова Т. Н., Мищенко Н. К. Роль почек в гомеостазе глюкозы // Проблемы эндокринологии. — 2017. — № 6. — С. 385–339.
- Кобалава Ж. Д., Виллевальде С. В., Багманова Н. Х. и др. Распространённость маркеров хронической болезни почек у пациентов с артериальной гипертонией в зависимости от наличия сахарного диабета: результаты эпидемиологического исследования хронограф // Российский кардиологический журнал. — 2018. — № 2. — С. 91–101.
- Капланян М. В., Ворохобина Н. В., Ряснянский Ю. В. Предикторы диабетической нефропатии у больных сахарным диабетом // Вестник Северо-западного медицинского университета им. И. И. Мечникова. — 2016. — № 2. — С. 38–44.
- Шарафетдинов Х. Х., Шехетов А. А., Плотникова О. А. Современные подходы к лечебному питанию больных с диабетической нефропатией // Вопросы диетологии. — 2020. — № 2. — С. 16–22.
- Suckling R. J., He F. J., Macgregor G. A. Altered dietary salt intake for preventing and treating diabetic kidney disease // Cochrane Database Syst Rev. — 2010. — № 12. ссылка
- Ермоленко В. М., Козлова Т. А., Михайлова Н. А. Значение малобелковой диеты в замедлении прогрессирования хронической почечной недостаточности (обзор литературы) // Нефрология и диализ. — 2006. — № 4. — С. 310–319.
- Багрий А. Э., Хоменко М. В., Шверова О. И. Диабетическая нефропатия: вопросы эпидемиологии, терминологии, патогенеза, клинической картины и лечебной тактики (обзор литературы) // Крымский терапевтический журнал. — 2022. — № 1. — С. 15–22.
- Varghese R. T., Jialal I. Diabetic Nephropathy // StatPearls Publishing. — 2022. ссылка
- O’Brien F. Диабетическая нефропатия // Справочник MSD. — 2021.
- Стаценко М. Е., Косицына А. Ф., Туркина С. В. Сахарный диабет: учебно-методическое пособие. Этиология, патогенез, клиника, дифференциальный диагноз, принципы лечения. — Волгоград: ВолГУ, 2002. — 64 с.
- Клинические практические рекомендации KDIGO 2020 по тактике ведения диабета при хронической болезни почек / перевод на русский язык А. Ю. Денисова, под ред. Е. В. Захаровой // Нефрология и диализ. — 2021. — № 2. — С. 9–121.
- Милованов Ю. С., Фомин В. В., Милованова Л. Ю. Трудности коррекции гиперфосфатемии у больных хронической почечной недостаточностью. Место не содержащих кальций фосфорсвязывающих препаратов // Терапевтический архив. — 2016. — № 6. — С. 95–100.
- Российская ассоциация эндокринологов. Алгоритмы специализированной медицинской помощи больным сахарным диабетом: клинические рекомендации / под ред. И. И. Дедова, М. В. Шестаковой, А. Ю. Майорова. — М., 2021. — 221 с.
- Race, Ethnicity, https://probolezny.ru/diabeticheskaya-nefropatiya/» target=»_blank»]probolezny.ru[/mask_link]
Гемодиализ
Заболевания почек сказывается не только на болезненности мочеиспускания. Они могут обратиться полным отказом органа, что непременно приведет к летальному исходу. Гемодиализ позволяет сохранить жизнь пациента, и даже вернуть ему здоровый образ жизни.
- Гемодиализ – что это такое
- При каком креатинине назначают гемодиализ
- Симптомы почечной недостаточности
- Прогноз
Гемодиализ что это такое
К аппарату гемодиализа подключают кровеносную систему человека. Чаще всего это происходит через присоединение катетера в вену, который направляет по трубкам кровь в аппарат. В машине, осуществляющей очистку крови, расположена специальная мембрана. Кровь, проходя через нее, очищается от белков. Кроме того, кровоток пропускают через специальный раствор, который вычленяет токсины, мочевину и лишнюю влагу.
Во время самой процедуры никаких болевых или особых ощущений пациент не испытывает. Процесс занимает от 40 минут. В течение этого времени больной может читать книгу, смотреть телевизор. Если поражение почек превышает 70%, продолжительность гемодиализа может быть увеличена до 3-6 часов. В условиях дневного стационара периодичность процедур устанавливают от 1-2 раз в неделю.
За это время кровь очищается от всего лишнего так, как если бы это была живая почка. Если больному удается купить такой аппарат для домашнего использования, появляется возможность проходить процедуру чаще.
Различная степень поражения почек может говорить о разной длительности курса лечения. При хронической почечной недостаточности курс может быть пожизненным. В медицинской практике нередки случаи, когда пациенты посещают медучреждения с целью использования аппарата диализа в течение 50-60 лет. Статистика наглядно говорит о том, что аппараты гемодиализа дарят не один десяток лет своим пациентам.
После процедуры может ощущаться некоторая слабость, возникать головокружения. Во время процедуры аппарат не только очищает кровь, но и контролирует давление в системе. Если артериальное давление начинает меняться, об этом сообщит звуковой сигнал. В некоторых ситуациях аппарат может вовсе остановить процесс очистки, пока медицинский работник не поймет в чем проблема, и определит, нужна ли экстренная помощь пациенту.
При каком креатинине назначают гемодиализ
Нефрологи используют показания креатинина, чтобы определить работоспособность мочевыделительной системы, а именно – почек. Креатинин – это метаболит, который образуется в процессе множества химических реакций, в которых участвуют белки. Образование креатинина говорит о том, что метаболизм завершен. Результат, то есть креатинин, нужно выводить из организма, он в дальнейших процессах участвовать не будет, становясь своеобразным химическим мусором в крови.
Когда уровень этого вещества повышается, появляется угроза жизни человека. И врач назначает обследования, чтобы определить степень поражения почек. При показателе креатинина, превышающем 600 мкмоль/л показана процедура поддержания организма через аппарат искусственной почки – диализ.
Симптомы почечной недостаточности
Различные нарушения в системе работы всего организма могут стать причинной развития почечной недостаточности. Среди них эндокринные заболевания, в частности – диабет. Проявляться так называемая диабетическая нефропатия может по-разному. В том числе:
- Появляется общая слабость и нетипичная боль в пояснице, обусловленная началом хронического воспалительного процесса.
- Почка утрачивает способность фильтровать белок из крови, в результате чего его можно обнаружить в моче с помощью биохимического анализа мочи.
- Резкое повышение артериального давления, которое может не снижаться без приема специальных медикаментов в течение суток.
Беременность тоже нередко провоцирует проблемы с почками, поскольку на парный орган ложится двойная нагрузка: он должен фильтровать кровь не только самой женщины, но и будущего ребенка. Объем перерабатываемой крови к концу срока увеличивается почти в полтора раза, что сказывается на здоровье почек.
Симптоматика начинается с тянущей боли в нижней части спины, у поясницы. Будущие мамы могу спутать боль с поясничным отделом и не придать значение боли. Растущий живот дает нагрузку и на спину, из-за чего боли кажутся естественными, и женщина не обращается за помощью к врачу. Тем временем, если потерять время и не пройти соответствующее обследование, предшествующее назначению на гемодиализ, ребенок может не дожить до дня родов, а сама женщина рискует получить инвалидность на всю жизнь.
Дополнительно необходимо обращать внимание на цвет мочи и не оставлять без внимания другие признаки появления проблем с почками:
- примесь крови в моче;
- отечность в области вокруг глаз, а также отеки конечностей.
- необъяснимая рвота, которую нельзя связать с прием какого-то продукта.
Отдельным показанием к процедуре гемодиализа нередко становится направление на химиотерапию при онкологических заболеваниях. Аппарат помогает отфильтровывать продукты распада опухоли и продукты ее интоксикации.
Прогноз
При своевременном начале адекватной терапии удастся минимизировать повреждения почечной ткани, которая со временем, а также при смене внешних факторов, восстановится, и человек сможет жить полноценной жизнью без диализа совсем. Например, беременные женщины после родоразрешения чаще всего возвращаются к жизни без аппарата фильтрации.
Подобные ситуации случаются и с младенцами, которые рождаются раньше срока или недоразвитыми почками. Новорожденного помещают в специальный бокс и подключают к аппарату диализа. В течение 4-8 недель, как правило, почки завершают свое развитие, обретают способность функционирования, и ребенка переводят в палату неонатологии, где его обследую на предмет способности существования без помощи аппаратуры, после чего он может отправляться домой к родителям.
Источник: aptstore.ru
Гемодиализ
Процедура гемодиализабазируется на диффузии через полупроницаемую мембрану токсических веществ, которые накапливаются в крови и других биологических жидкостях человека при наличии у него уремии. Процедура представляет собой внепочечное очищение крови и применяется в случае острой или хронической почечной недостаточности, ее не следует путать с перитонеальным или кишечным диализом. Гемодиализпозволяет нормализовать нарушения водного и электролитного балансов, вывести из организма токсические продукты метаболизма, что обычно входит в функцию почек.
Кишечный диализ имеет с гемодиализом мало общего, ведь представляет собой промывание слизистой оболочки кишечника гипертоническими растворами. У перитонеального диализа с гемодиализомобщего несколько больше — это также очищение крови, однако производится оно за счет замены специальных растворов в брюшной полости, здесь роль мембраны выполняет брюшина
Процесс диализа опосредован механизмами диффузии осмоса и ультрафильтрации. Диализное лечение может быть стационарным или домашним.
Для проведения гемодиализаприменяются аппараты «искусственная почка», самые эффективные из которых позволяют сократить время процедуры до 3-4 часов и их можно использовать для проведения диализа в домашних условиях.
В основе гемодиализа содержится процедура обмена с использование полунепроницаемой мембраны, с одной стороны контактирующей с кровью, а с другой — с диализирующим раствором. Между кровью и раствором создается гидростатический градиент давления, и тем самым обеспечивается ультрафильтрация — из организма выводится избыток жидкости, а из крови удаляются вредные вещества и продукты обмена.
- вывести так называемые уремические яды,
- снизить уровень мочевины и креатинина в крови,
- в большинстве случаев скорректировать нарушения кислотно-основного состояния,
- скорректировать диселектролитемию,
- снизить артериальную гипертензию путем удаления натрия и воды,
- смягчить проявления уремической энцефалопатии.
Однако для уменьшения анемии, проявлений полинейропатии, остеопатии, перикардита, невыносимого зуда нужно продолжить медикаментозное лечение, которое проводилось до диализа, а иногда и прибегать к гемофильтрации или плазмаферезу.
Время проведения диализа зависит от состояния пациента и колеблется от 12 до 24 часов в неделю. В последнее время наметилась тенденция к сокращению времени проведения диализа до 4 часов один раз в два дня.
Режим и программа гемодиализа определяются строго индивидуально. Регулировать частоту гемодиализа можно посредством выбора мембран, отличающихся площадью поверхности. Это может быть ежедневный двухчасовой диализ, а может быть и двухразовый за неделю. Еще реже проводить гемодиализ становится возможным, если сохранена выделительная функция почек.

Гемодиализпозволяет значительно улучшить прогноз хронической почечной недостаточности — 5-летняя выживаемость больных, находящихся на амбулаторном гемодиализе, в общем достигает 80%. Реабилитацию этих больных можно оценить следующим образом:
- отличная — работоспособность восстанавливается полностью (бывает редко);
- хорошая — симптомы уремии ликвидированы, но работоспособность, физическая и психическая активность снижены (50% больных);
- удовлетворительная — работоспособность и активность снижены более чем на половину;
- плохая — человек совершенно неработоспособен.
Показания к гемодиализу
Качество крови больного требует применения гемодиализапри следующих патологиях:
- острая почечная недостаточность;
- хроническая почечная недостаточность;
- тяжёлые нарушения электролитного состава крови;
- гипергидратация, угрожающая жизни (отёк лёгких, отёк головного мозга и т. п.), не снижаемая консервативной терапией;
- отравления ядами и лекарствами (способными пройти через гемодиализную мембрану);
- отравление спиртами.
Лечение программным гемодиализомпоказано при таких клинических показателях:
- снижение клубочковой фильтрации до 5 мл/мин, что примерно соответствует повышению уровня креатинина до 1,1-1,3 ммоль/л (если клинические проявления выражены, гемодиализ следует начинать как можно раньше, уже при клиренсе 10 мл/мин);
- падение суточного диуреза ниже 700 мл;
- появление начальных признаков уремической остеопатии, полинейропатии, не корригированной гиперкалиемии (7 ммоль/л и выше), гипергидратации, прекоматозного состояния, неукротимой рвоты, невыносимого зуда, перикардита, геморрагического диатеза.
Противопоказания к гемодиализу
Абсолютными противопоказаниями к лечению программным гемодиализомявляются:
- злокачественные новообразования,
- острые и хронические лейкозы,
- тяжелые органические поражения нервной системы,
- тяжелые психические расстройства (психозы, эпилепсия, шизофрения),
- тяжелая сердечная и легочная недостаточность,
- терминальная стадия хронической почечной недостаточности с необратимыми тяжелыми изменениями органов и систем;
- возраст старше 80 лет или старше 70 при наличии сахарного диабета.
Относительными противопоказаниями являются:
- тяжелые формы сахарного диабета,
- тяжелые формы амилоидоза,
- активная форма туберкулеза легких,
- активная фаза системной красной волчанки,
- системная склеродермия,
- язвенная болезнь,
- неспецифический язвенный колит.
При язвенной болезни и неспецифическом язвенном колите перед началом программного гемодиализанеобходимо провести радикальное лечение больного, включая и хирургическое.
Пожилой возраст больных не является противопоказанием к гемодиализу, но в возрасте 65 лет эффективность его значительно снижается и в течение последующих двух лет выживаемость оценивается в 50% пациентов, тогда как в молодом и среднем возрасте продолжительность жизни больных, находящихся на гемодиализе, достигает 5-10 лет и более.
Как устроен гемодиализ?
Гемодиализ- сложная медицинская процедура, в большинстве своем проводимая в медицинском учреждении, однако на сегодняшний день существуют и аппараты для домашнего гемодиализа.
Гемодиализбудет невозможным без трех обязательных его составляющих — устройства для подачи крови, непосредственно диализатора, то есть полупроницаемой мембраны, и устройства для подачи и приготовления диализирующего раствора.
Классическая процедура гемодиализатребует следующего:
- оборудование
- обратный осмос для очистки воды;
- роликовая насосная станция;
- гемодиализатор (так называемая «искусственная почка»), временно замещающий функцию почки;
- кресло/кровать для расположения в них пациентов во время процедуры
- весы медицинские
- диализатор — функциональная единица гемодиализа, содержащая в своей структуре полупроницаемую мембрану;
- магистраль/контур крови для проведения крови пациента из кровеносного русла к диализатору и от диализатора в кровеносное русло.
- 2-просветные перманентные и временные центральные венозные катетеры или иглы для пункции артериовенозной фистулы/артериовенозного сосудистого протеза.
- ацетатный и бикарбонатный концентрат в подходящей для забора таре;
- стерильный набор включающий в себя салфетки, тампоны, вспомогательный инструментарий;
- физиологический раствор (например, 0,9% натрия хлорид) — 1500-2000 мл;
- асептики и антисептики;
- шприцы одноразовые;
- гепарин или низкомолекулярные гепарины;
- препараты и средства неотложной помощи.
Наличие роликового насоса кровь изымается по трубкам в диализатор. На ее пути происходит замер скорости поступления крови и ее давление, нормальным считается ток в 300-450 мл крови в минуту. В то же время происходит приготовление диализирующего раствора, он поступает в диализатор, пройдя мимо мембраны со скоростью 500 мл в минуту по направлению обратному к току крови.
Состав диализирующего раствора обычно сходен с плазмой крови. Иногда (зависимо от уровня электролитов в крови и для регулирования количества удаляемой крови) состав корректируется в количестве калия или натрия, а количество хлора, кальция и бикарбоната обычно остается без изменений.
Обычно процедуру выполняют амбулаторно, но разработаны (и популярны за рубежом) портативные аппараты, позволяющие производить гемодиализ в домашних условиях. Достоинствами домашнего гемодиализаявляются возможность более частого его проведения и отсутствие необходимости постоянного посещения медицинского центра, что делает его совместимым с максимально приближенными к нормальным работой, диетой и образом жизни.
Смежные с гемодиализом процедуры
Гемодиализприменяется для лечения критических состояний, часто почечной недостаточности — острой или хронической, а потому не исключается сочетание данной прцедуры с другими для достижения максимального эффекта.
Гемофильтрацияосновывается на конвекторной транспортировке жидкой части крови и растворенных в ней веществ через мембрану с высокой гидравлической проницаемостью с частичной или полной обработкой ультрафильтрата стерильным раствором.
Гемофильтрация — это метод очистки крови путем фильтрации через плотные мембраны с высокой пористостью, способные выдерживать более высокое гидростатическое давление, чем при обычном диализе (200-300 мм рт. ст.). Скорость фильтрации крови достигает 50-90 мл/мин, благодаря чему из организма удаляется большое количество жидкости и токсических веществ. Гемофильтрация способна корректировать ряд устойчивых к гемодиализу патологических состояний: стойкую гипергидратацию и артериальную гипертензию, а также уремическую нейропатию, гипертриглицеридемию, гиперфосфатемию, перикардит. Ее применяют преимущественно у больных с почечной недостаточностью с объемным перегрузкой, которым не нужен гемодиализ.
Гемодиафильтрация сочетает эффекты гемофильтрации и гемодиализа.
Применение перитонеального диализаосновывается на том, что кровеносные сосуды внутри брюшины отделены от ее полости лишь тонким слоем мезотелия, общая площадь которого составляет 1-2 мг. В брюшную полость на 3-4 см ниже пупка вводят пластиковый катетер разной конструкции, проксимальный отдел которого смещают в подкожный туннель (длиной 10 см), направленный вверх, чтобы предотвратить инфицирование брюшины. После этого конец катетера выводят наружу через дополнительное отверстие в коже.
В последние годы широкое распространение получил постоянный амбулаторный перитонеальный диализ: в брюшной полости несколько раз в сутки меняется
по 2 л диализата, который вводят из специального мешка. Состав его подбирают индивидуально для каждого пациента, в зависимости от характера нарушений гомеостаза и уровня азотемии.Применение перитонеального диализа ограничено из-за вероятности развития осложнений:
- инфицирование места катетеризации и перитонит;
- большие потери белка — до 20-25 г в сутки, что требует увеличения его содержания в рационе до 1-1,4 г на 1 кг массы тела в сутки;
- базальные ателектазы легких при введении чрезмерно больших объемов диализата.
Перитонеальный диализ показан в терминальной стадии хронической почечной недостаточности:
- больным сахарным диабетом,
- больным вирусным гепатитом,
- больным СПИДом,
- лицам пожилого возраста, страдающим сердечной недостаточностью,
- пациентам, которым трудно наложить артериовенозную фистулу (в частности, детям),
- больным тяжелой анемии,
- больным злокачественной артериальной гипертензией.
Противопоказаниями по перитонеальному диализу являются:
- недавно перенесенная абдоминальная операция,
- большое количество оперативных вмешательств в анамнезе,
- наличие спаек, ко- или илеостомы, грыжи,
- инфекции кожи и подкожной клетчатки в области передней брюшной стенки,
- злокачественные новообразования в брюшной полости,
- ожирение III-IV степени,
- заболевания позвоночника, сопровождающиеся болью в пояснице,
- тяжелые заболевания легких с бронхообструктивным синдромом,
- отрицательное отношение больных к такому методу лечения.
Таких ограничений лишена трансплантация почки, что по своей эффективности значительно превосходит диализ, поскольку открывает возможность для восстановления всех функций здоровых почек и нормализации свойственных уремии нарушений обмена веществ.
Диета при гемодиализе
Питание при гемодиализе играет далеко не второстепенную роль. Составление рациона должно преследовать цель максимально снизить накопление продуктов жизнедеятельности в крови, а потому учитываются следующие нюансы:
- основа ежедневного меню — сбалансированное количество белковых продуктов, то есть курица, мясо и рыба;
- тщательному контролю необходимо подвергать количество калийсодержащих продуктов и не злоупотреблять ими (возрастает риск осложнений со стороны сердца) — это заменители соли, некоторые фрукты (бананы, апельсины), овощи (картошка), шоколад, сухофрукты и орехи;
- тщательному контролю необходимо подвергать количество потребляемой жидкости (возрастает риск отеков, артериальной гипертензии, осложнений со стороны сердца и легких) — ориентироваться на увеличение массы тела не более 5% между процедурами;
- ограничить количество поваренной соли, которая обуславливает жажду и задерживает жидкость в организме;
- ограничить потребление богатых фосфором продуктов, если врач назначил препараты для нормализации обмена кальция и фосфора, что бывает часто — это печень, сердце, морская рыба, яичные желтки, орехи и семечки, отруби;
Настоятельно рекомендуется лицам, находящимся на гемодиализе, не скрывать от своего лечащего врача случаи нарушений диеты. От таковых никто не застрахован, однако осведомленность об этом врача позволит скорректировать программу гемодиализа максимально благоприятным для пациента образом.
Осложнения гемодиализа
Гемодиализ- процедура, к выполнению которых больные вынуждены прибегать в течение многих лет. Она не лишена определенной доли осложнений, к таковым относят:
- синдром дисбаланса — проявляется головной болью, тошнотой, мышечными судорогами, повышением артериального давления и, в конце концов, обмороком;
- артериальную гипотензию — чаще развивается из-за избыточной ультрафильтрации в период диализа;
- пирогенные реакции — например, повышение температуры тела во время сеанса гемодиализа обусловлено бактериальным загрязнением аппаратуры и эндотоксемией;
- воздушную эмболию — является следствием поступления воздуха в систему из разных отделов аппарата, вследствие чего развивается клиническая картина эмболии мозговых или легочных сосудов;
- кровотечения — чаще случаются носовые и желудочно-кишечные кровотечения, реже кровоизлияния в мозг, в полость перикарда и субдуральные гематомы;
- перфорацию мембраны диализатора,
- присоединение вторичной инфекции — преобладает инфицирование вирусом гепатита В как больных (7-20%), так и сотрудников клиник, причем безжелтушные формы составляют 30%, а антиген НВS обнаруживают лишь в 40-50% всех случаев заболевания; кроме вирусного гепатита часто развиваются пневмонии;
- алюминиевая интоксикация — чаще всего является следствием повышенной его концентрации в воде, которую используют для изготовления диализата; повышение его концентрации в крови через 1-2 года от начала лечения диализом, а иногда и раньше, приводит к так называемой алюминиевой болезни, проявляющейся остеопатией (боль в суставах, слабость мышц, риск переломов костей) и энцефалопатией (расстройства речи, деменция, умеренная гидроцефалия).
- приобретенные кисты почек — особенно часто обнаруживаются у больных, находящихся на программном гемодиализе более 2 лет, локализируются в большинстве случаев в корковом веществе, часто кальцифицируются, а у 3% больных сочетаются со злокачественными опухолями почек.
Источник: www.eurolab-portal.ru
