Хеликобактер пилори: когда язва желудка «заразна»
Гастритом сегодня «не удивить». Да и язва желудка – не редкость. Однако не все знают, что эти болезни бывают «заразны», если в процессе виновна бактерия. Но неужели заражаются все? И насколько это опасно?
А также, чем лечить «желудочную» хеликобактер пилори?
Почему хеликобактер опасна
Хеликобактер пилори – бактерия особого класса, способная не только выживать, но и «процветать» в условиях агрессивной кислотной среды. При этом, провоцируя развитие гастрита, язвы и даже рака.
Но давайте по порядку.
В образовании эррозий и язв «виновны» ферменты бактерии:
- уреаза,
- липаза,
- муциназа
- и протеаза.
Уреаза
обеспечивает синтез аммиака из белковой пищи. А последний, как щелочное соединение, разбавляет «желудочную» кислоту до нейтрального pH 6-7 (при исходной кислотности 1,5-2), тем самым создавая безопасную среду для «проживания» бактерии.
Однако накопление нужной концентрации аммиака, разумеется, не происходит в «одночасье». И в это время бактерия, казалось бы, должна быть беззащитна. Но здесь у возбудителя есть другой способ защиты.
Узнай как заработать гастрит. Рабочий рецепт! #болезнь #лекарство #желудок
Липаза, муциназа и протеаза
создают дыры в густом слое «антикислотной» слизи желудка, позволяя бактерии проникать «под» него и надежно «скрываться» от действия кислоты.
Чем больше площадь и количество таких «дыр», тем больше участков желудка оказываются оголены и подвержены «разъеданию» кислотой. При этом, логично предположить, что по мере накопления аммиака, кислотность должна бы снижаться. А вместе с ней и риск язвенных поражений.
Однако на деле продукция кислоты, наоборот, возрастает, в попытке вернуть должный желудочный pH. И оголенные участки подвергаются еще большему поражению, глубина которого может варьировать от минимальных эррозий до обширных язв и даже «сквозных дыр».
Но и это не вся опасность бактерии.
Экзотоксин VacA и особые cagA-эффекторные белки
хеликобактер оказывают влияние на геном желудочных клеток, изменяя их функции и искажая деление, чем провоцируют развитие рака. Присутствие бактерии на слизистой желудка приводит к хроническому воспалению, в слизистую приходят иммунные клетки – лимфоциты, происходит атрофия желудочных желез и нарушение созревания клеток поверхностных слоев желудка.
Связь хеликобактерной инфекции, гастрита с атрофией желез и рака желудка доказана не одним научным исследованием. И, к примеру, в Японии, где инфицированность бактерией повсеместна, даже существует национальная бесплатная программа по эррадикации (излечиванию) хеликобактер пилори. Позволившая значительно снизить заболеваемость раком желудка.
При этом, по какому «сценарию» пойдет хеликобактерная инфекция заранее предугадать невозможно. И у одних заражение протекает без последствий, а у других – заканчивается язвой или раком желудка.
Как передается бактерия
На сегодняшний день хеликобактер пилори считается одной из самых распространенных бактерий в мире.
И ввиду ее «места обитания», основными путями передачи приняты:
- фекально-оральный (как и у прочих желудочно-кишечных инфекциях)
- орально-оральный (через слюну).
А источником всегда служит больной человек.
При этом, ранее считалось, что заражение может произойти через общую посуда или предметы личной гигиены.
Однако сегодня орально-оральный путь подлежит пересмотру.
Дело в том, что по данным некоторых исследований, в слюне зараженных не было обнаружено маркеров бактерии. Тогда как анализ кала, крови и/или уреазный дыхательный тест – все же демонстрировали инфицирование.
Таким образом, предполагается, что основным путем передачи все же является фекально-оральный (через «грязные» руки). Однако и орально-орально путь пока «никто не отменял».
Признаки заражения
Особых признаков у хеликобактерной инфекции не имеется. И заподозрить ее «на глаз» — невозможно.
А поводом для обследования служат любые проявления «желудочных» нарушений. А также наследственная предрасположенность к язве или раку.
Обследование строится на основании стадии процесса.
И в стадии обострения наибольшую информативность демонстрирует:
- дыхательный уреазный тест
- анализ кала на антигены хеликобактер пилори.
основан на способности бактерии образовывать аммиак. А последний вступает в реакцию с кислотой, с выделением углекислого газа, уровень которого и замеряется в процессе анализа.
Однако СО2,как известно, образуется и в процессе дыхания. Поэтому дыхательный тест подразумевает подсчет не обычного углекислого газа, а особого, содержащего меченые атомы углерода. Чтобы получить такие «метки», пациенту предлагается выпить специальный раствор мочевины (CH4N2O), содержащий те самые меченые атомы углерода ( 13 С). И, если хеликобактер присутствует в желудке, она «расщепит» мочевину до аммиака с образованием меченого углекислого газа.
Раствор не имеет ни вкуса, ни запаха. А также абсолютно безопасен и широко разрешен к применению у детей (старше 14 лет).
Подготовка к исследованию требует только прийти на голодный желудок (не менее 6 часов голода) и выпить 200 мл апельсинового или грейпфрутового сока за 10-15 минут до анализа. Чтобы немного замедлит продвижение желудочного содержимого, тем самым повышая интенсивность всасывания меченого углекислого газа в кровоток.
А замеры проводятся путем выдыхания воздуха в специальный «пакет» и не требуют взятия крови или иных материалов.
признан «золотым стандартом» диагностики хеликобактерной инфекции. Но, как уже было отмечено, показателе только в период обострения «желудочных» симптомов.
можно использовать в стадии ремиссии или в целях профилактического обследования.
Повышение уровня поможет подтвердить сам факт заражения. Однако результаты исследования сильно зависят от исходного состояния иммунитета.
Кислотность желудка
также может говорить о наличии атрофического гастрита, вызванного бактерией, правда по косвенным признакам.
А помочь в выявлении «кислотных» нарушений желудка призван комплексный анализ крови «Гастропанель».
Тест включает определение гастрина-17, пепсиногена I и II. Что позволяет своевременно выявлять риск атрофического гастрита, язвы и предраковых состояний без проведения гастроскопии («глотание лампочки»). Ввиду достоверной связи бактерии хеликобактер с указанными процессами, исследование также включает определение IgG к бактерии.
Как избавиться от бактерии
Эррадикация (полное уничтожение) хеликобактер пилори требует обязательного многокомпонентного подхода.
В составе терапии обязательно присутствуют:
- ингибиторы протонной помпы — препараты, снижающие кислотность (омепразол и прочие),
- антибиотик (кларитромицин, иногда в комплексе с другими),
- препараты висмута.
Длительность приема антибиотиков в среднем составляет 14 дней, «антикислотной» терапии – до 4 недель, в зависимости от исходной степени нарушения.
А проверка эффективности лечения проводится с помощью уреазного теста или анализа кала на антигены бактерии. Причем не ранее, чем через 4 недели после окончания приема антибиотиков и висмута. И не ранее, чем через 2 недели – после последнего приема ингибиторов протонной помпы.

Рожкова Мария Степановна
врач клинической лабораторной диагностики, врач-онколог, специалист научно-консультационного отдела лаборатории KDL. Стаж работы 15 лет
Источник: kdl.ru
Гастрит и язва – роль бактерий Heliobacter pylori

H. pylori (Heliobacter pylori) — это специфический тип кислотоустойчивых бактерий, которые поражают стенки желудка. Их активность может провоцировать гастрит и воспаление в начальной части тонкой кишки (двенадцатиперстная кишка). В некоторых случаях воспалительный процесс может приводить к развитию язв в стенках желудка, развивается язвенная болезнь, которая опасна жизнеугрожающими осложнениями. Для того, чтобы достичь ремиссии язвенной болезни или гастрита, необходимо подавление инфекции — эрадикация H. pylori за счет приема медикаментов.

«Европейский уровень медицины и сервиса»: как работают стационары «СМ-Клиника»
Стационары сети «СМ-Клиника» продолжат полноценный прием пациентов в праздничные дни
Насколько распространены эти бактерии?
На сегодняшний день подавляющее число гастритов и случаев язвенной болезни связывают именно с бактериями H. pylori. У большинства людей, инфицированных этими микробами, может не быть каких-либо симптомов длительное время, либо периодически возникают признаки гастрита. Но в ходе изучения механизмов влияния H. pylori на слизистую желудка было выяснено, что именно бактерии — это основная причина воспаления слизистой и образования язв. По мере того, как формируется воспаление или образуется язва, рано или поздно появляются и первые симптомы.
H. pylori атакует слизистую оболочку, которая защищает желудок. Бактерия производит ферменты, которые повреждают защитный слизистый слой, выстилающий стенки желудка. Это позволяет агрессивной соляной кислоте и пепсину влиять на клетки и повреждать их.
В результате формируется воспаление (гастрит), а на отдельных участках образуются эрозии и язвы, которые постепенно могут увеличиваться в размерах, проникают глубже в ткани. Бактерии H. pylori также могут непосредственно повреждать клетки желудка. Нарушается баланс между защитными и агрессивными факторами, что приводит к прогрессированию гастрита и язвенной болезни.
H. pylori может также стимулировать выделение соляной кислоты, что повышает риск гастрита или образования язвы.
Что вызывает инфекцию H. pylori?

Пока эксперты в области здравоохранения не точно не знают, как распространяется инфекция H. pylori. Они считают, что микробы могут передаваться от человека к человеку через рот, например, при поцелуях, пользовании общей посудой или предметами. Не отрицается и возможность передачи инфекции фекально-оральным путем, если человек не моет руки после туалета. Кроме того, возможна передача бактерий с пищей, которая не прошла должной термической обработки, или с водой. Однако, данная инфекция отличается тем, что язва или гастрит развивается далеко не у всех инфицированных людей.
Кто подвержен риску развития язвы или гастрита?
Считается, что язва или гастрит, связанные с заражением инфекцией H. pylori, выше у людей зрелого возраста. Более половины пациентов, у которых выявляются язва или хронический гастрит, ассоциированные с бактериями, старше 50 лет.
Большинство людей впервые заражаются бактериями еще в детском возрасте, но взрослые могут также заразиться инфекцией в любой период жизни.
Ведущие симптомы язвенной болезни или гастрита
У большинства людей инфекция никак себя не проявляет, нет никаких симптомов. Кроме того, возможен острый гастрит, связанный с активизацией воспаления слизистой желудка. У части пациентов может развиваться язва желудка или начальной части тонкой кишки (поражение двенадцатиперстной кишки). Симптомы язвы могут включать боль в животе или тошноту.
Обычно это тупая боль, которая не проходит, она возникает через 2-3 часа после еды. Иногда боль усиливается посреди ночи, когда желудок пуст, и уходит, когда человек ест или принимает лекарства, снижающие уровень кислоты в желудке (антациды). Периоды боли (рецидивы) длятся несколько дней или недель, затем наступает нестойкая ремиссия с почти полным исчезновением симптомов.
Другие симптомы язвы или гастрита могут включать в себя:
- потерю веса,
- снижение аппетита,
- вздутие живота,
- изжогу и отрыжку,
- расстройство желудка или тошноту, рвоту.
Симптомы язвы могут симулировать другие проблемы со здоровьем. Поэтому диагностикой и лечением гастрита или язвенной болезни должен заниматься врач.
Лечение гастрита и язвы: как добиться ремиссии?

После того, как пациент пройдет полное обследование и будет подтверждена инфекция H. pylori, врач разработает индивидуальный план эрадикации бактерий и заживления пораженных участков для достижения стойкой клинической ремиссии язвенной болезни или хронического гастрита. План лечебных мероприятий будет разрабатываться на основе возраста пациента, общего состояния здоровья и длительности болезни, частоты рецидивов. Кроме того, учитывается тяжесть поражения желудка, количество и глубина язвенных дефектов. Оценивается, насколько хорошо пациент переносит определенные лекарства, процедуры или методы лечения, чтобы можно было как можно быстрее достичь стойкой ремиссии.
Первый шаг в лечении — это назначение лекарств, которые убивают бактерии (антибиотики). Но этим терапия не ограничивается. Для того, чтобы была достигнута стойкая ремиссия, было устранено воспаление и происходило рубцевание язвенных дефектов, необходимы и другие лекарства. Они могут включать в себя:
- Н2-блокаторы. Они используются, чтобы уменьшить количество кислоты в желудке, блокируя выработку гистамина. Он помогает вырабатывать кислоту.
- Ингибиторы протонной помпы. Препараты помогают предотвратить образование кислоты в желудке, останавливая работу протонного насоса.
- Гастропротекторы. Эти лекарства защищают слизистую оболочку желудка и помогают убивать бактерии.
Каковы осложнения язвы или гастрита, ассоциированного с H. pylori?
Если человек заражен бактериями, у него могут возникать непрерывно рецидивирующий гастрит или осложненная язва желудка. Глубокий язвенный дефект может быть крайне болезненным. Кроме того, возможны такие проблемы, как:
- Кровотечение, когда повреждается кровеносный сосуд в стенке желудка.
- Перфорация стенки желудка с излитием его содержимого в брюшную полость.
- Стеноз кардии или привратника, когда язва находится в месте перехода или из пищевода в желудок, или из желудка в кишку.
- H. pylori также может привести к раку желудка.
Поэтому важно, чтобы за счет активных лечебных мероприятий были устранены все бактерии и наступила полная клиническая ремиссия болезни.
Источник: medaboutme.ru
Язва желудка — симптомы и лечение
Что такое язва желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 18 лет.
Над статьей доктора Нижегородцева А. С. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Хирург Cтаж — 18 лет
Клиника «Гепатолог» на ул. Авроры
«Самарский институт подологии»
Дата публикации 20 ноября 2019 Обновлено 5 мая 2022
Определение болезни. Причины заболевания
Язвенная болезнь желудка(Stomach ulcers)— это хроническое рецидивирующее заболевание, при котором возникают дефекты в слизистой оболочке желудка. При отсутствии или несвоевременном лечении может стать причиной инвалидности или гибели человека.
Распространённость
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
По данным Всемирной организации здравоохранения, язвенной болезнью страдает от 5 до 10 % населения планеты, а количество пациентов с осложнившейся язвой за последнее десятилетие увеличилось в несколько раз [17] .
В мире в год выполняется около 330 000 операций по поводу язвы желудка, из них только в России — 50 000. В абсолютном большинстве эти сложные и тяжёлые хирургические вмешательства проводятся при экстренном обращении пациентов в ослабленном состоянии с уже запущенной осложнённой формой заболевания. Поэтому даже при самых современных медицинских технологиях послеоперационная смертность среди этих пациентов колеблется в пределах 3-5 % [10] . А у людей, успешно перенёсших оперативное лечение, высок уровень инвалидизации, из-за чего пациентам сложно или невозможно вернуться к нормальной качественной жизни [6] .
Причины язвы желудка
Наиболее частой причиной образования язв желудка и двенадцатиперстной кишки является инфекция Helicobacter pylori. Она выявляется примерно в 70 % у больных с язвой желудка и до 90 % — с язвой двенадцатиперстной кишки [15] . Распространённость H. pylori, как основной причины развития язвы желудка и двенадцатиперстной кишки, в последние годы снизилась в развитых странах (например, в Швеции она составляет 11 %). Как правило, это связано с улучшением качества медицинской помощи, которая позволяет своевременно диагностировать и лечить инфекцию, а также с улучшением санитарных условий (например, качества водопроводной воды). В России распространённость инфекции достигает около 70 %, при этом большинство инфицированных людей даже не подозревают об этом и ни на что не жалуются [1] .
Второй по значимости причиной язвенной болезни являются обезболивающие препараты, в частности нестероидные противовоспалительные средства (НПВС) [15] . С одной стороны, скорость и универсальность действия НПВС избавили людей от различных болей, с другой — из-за длительного бесконтрольного приёма этих средств чаще стали возникать «лекарственные» язвы желудка и двенадцатиперстной кишки.
На третьем месте среди причин появления язв желудка и двенадцатиперстной кишки находятся заболевания, повышающие выработку гастрина— гормона, который увеличивает выработку соляной кислоты и усиливает агрессивность желудочного сока. К ним относятся B12-дефицитная анемия, гастринома (опухоль поджелудочной железы) [14] и др.
На вероятность развития язвенной болезни большое влияние оказывают предрасполагающие факторы, которыми являются:
- курение[14] ;
- нервно-эмоциональное перенапряжение (стрессы);
- нарушение режима дня и питания, употребление рафинированных продуктов и фастфуда;
- отягощённая наследственность (например, наличие язвенной болезни у родителей) [8][9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы язвы желудка
Боль— наиболее частый симптом при язвенной болезни желудка. Она локализуется в верхних отделах живота, может уменьшаться или усиливаться сразу или через время после приёма пищи в зависимости от места расположения язвенного дефекта. А при локализации язвы в двенадцатиперстной кишке боль может усилиться (или уменьшиться) спустя 30-40 минут после еды.
Интенсивность боли варьируется от резко выраженной и преходящей, которая может привести даже к рефлекторной рвоте сразу после еды, до слабой и постоянной, которая усиливается к утру и проходит после приёма пищи [14] . Порой пациент может просыпаться ночью из-за чувства «сосания под ложечкой» (в области впадины под рёбрами) или болей в верхних отделах живота [2] .
Чувство «раннего насыщения» и тяжести в желудкетакже являются признаками язвенной болезни. Человек часто начинает уменьшать порции еды, так как поглощение даже небольшого количества пищи, которая попадает на воспалённые участки слизистой желудка и язвы, может вызывать эти неприятные ощущения.
Запах изо рта, тошнота, изменение вкусовых ощущений, налёт на языке— частые спутники любых воспалительных заболеваний верхних отделов желудочно-кишечного тракта, в том числе и гастрита (воспаления желудка), на фоне которого язвы чаще всего и появляются.
Безболевая форма язвенной болезнинаиболее опасна своими грозными осложнениями, которые иногда развиваются молниеносно у, казалось бы, здорового человека. Порой они приводят к фатальным последствиям. Например, в момент перфорации язвой стенки желудка насквозь у больного возникает резко выраженная интенсивная боль, которая приводит к шоковому дезориентирующему состоянию, иногда с потерей сознания. Страшно представить, к чему это приведёт, если этим человеком окажется водитель автомобиля, автобуса или пилот самолёта. Та же беда может настигнуть человека, отдыхающего вдали от цивилизации: из-за отсутствия возможности получить экстренную медпомощь шансы выжить значительно уменьшаются [5] [7] .
Патогенез язвы желудка
Язва желудка образуется при нарушении равновесия между агрессивными факторамижелудочного сока — соляной кислоты и ферментов — и защитными свойствамислизистой оболочки — обновлением эпителия (поверхности слизистой желудка), выработкой слизи, адекватным кровоснабжением, выработкой гормонов простагландинов.
Роль агрессивности желудочного сока в образовании язвы зависит от желудочной секреции, которая по И. П. Павлову [12] проходит три фазы:
- Первая фаза — рефлекторная— вызывается раздражением ветвей блуждающего нерва, активирует желудочные железы, которые вырабатывают желудочный сок. Это происходит рефлекторно в ответ на запах или вид пищи, при её попадании в желудок.
- Вторая фаза — гормональная— зависит от попадания в кровь гормона гастрина, который вырабатывается слизистой антрального (выходного) отдела желудка и начального отдела двенадцатиперстной кишки при раздражении их пищевыми массами или воспалительными процессами.
- Третья фаза — кишечная— зависит от попадания в кровь гормона энтерокиназы. Этот гормон вырабатывается в тонкой кишке при попадании в неё пищевого комка.
У взрослого человека в сутки выделяется полтора литра желудочного сока, при этом 80 % сока вырабатывается в первую фазу желудочной секреции, 15 % — во вторую и 5 % — в третью. При нарушении эти фазы могут значительно измениться. Например, при воспалении в антральном отделе желудка выделяется слишком много гормона гастрина, из-чего желудочный сок в избытке вырабатывается «в холостую». Это усиливает воспаление и приводит к появлению язвенных дефектов в стенке желудка или двенадцатиперстной кишки [3] [8] .
Большая роль в язвообразовании отводится инфекции H. pylori, которая действует двояко: с одной стороны — бактерии прикрепляются к клеткам, вырабатывают токсины и вызывают воспаление, что делает слизистую оболочку чувствительнее к воздействию агрессивных факторов; с другой — вырабатывают определённые вещества, из-за чего клетки желудка вырабатывают излишнюю соляную кислоту.
При длительном бесконтрольном приёме нестероидных противовоспалительных средств(НПВС) нарушается защита слизистой желудка. Одновременно с этим увеличивается агрессивность желудочного сока, из-за чего клетки слизистой повреждаются и погибают, после чего постепенно образуется язва.
Хроническое переутомление и затянувшийся стрессослабляют общий иммунитет и клеточную защиту, а через нейрогуморальный механизм увеличивают кислотность желудочного сока. Это нарушает баланс между факторами агрессии и защиты, что ведёт к появлению «стрессовых» язв, которые были впервые описаны ещё в 1983 году доктором J. Svan [11] .
Ряд заболеванийсопровождается стойко повышенной гиперпродукцией соляной кислоты, из-за чего компенсирующие возможности тканей желудка истощаются и появляются множественные язвы.
Отдельная роль отводится предрасполагающим факторам. Например, действие никотинапри употреблении табака приводит к спазму сосудов всего организма, в том числе сосудов стенки желудка и двенадцатиперстной кишки, нарушая в них кровообращение. Из-за этого слизистая испытывает кислородное голодание, обменные процессы в ней ухудшаются, что приводит к ослаблению защиты тканей и создаёт предпосылки для язвообразования.
Этапы образования язвы
Язва желудка крайне редко возникает у абсолютно здорового человека. Её появлению предшествует ряд патологических изменений.
Вначале из-за нарушенного равновесия между факторами агрессии и защиты появляется банальное хроническое воспаление желудка — хронический гастрит. Состояние это может длиться годами, а его проявления варьируются от отсутствия каких-либо жалоб до возникновения болей в верхних отделах живота и нарушения пищеварения. Хронический гастрит протекает с периодами обострения, чаще весной и осенью.
Без лечения на фоне всё тех же негативных факторов, повышенной агрессивности желудочного сока и истощения защитных свойств слизистой оболочки её клетки начинают активно погибать, что приводит к появлению поверхностных дефектов — эрозий. Организм борется с этими процессами, заполняя эрозированные участки фибрином — своеобразной «монтажной пеной». Но когда и этот ресурс исчерпан, агрессивный желудочный сок начинает поражать оставшиеся без защиты глубокие слои стенки желудка и двенадцатиперстной кишки, таким образом формируя язвенный дефект.
Постепенное углубление и расширение язвы может привести к поражению мышц желудочной стенки и эрозии стенок крупных сосудов, из-за чего возникает желудочно-кишечное кровотечение. Или же язва может «прорасти» в желудочную стенку насквозь, что приведёт к изливанию содержимого желудка в брюшную полость [3] [4] [8] [9] .
Классификация и стадии развития язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки — разностороннее по своим проявлениям и течению заболевание, которое классифицируют по различным факторам.
По причине появлениячаще встречаются:
- язвы, ассоциированные с инфекцией H. pylori;
- «лекарственные» язвы — связанные приёмом лекарств (НПВС);
- «стрессовые» язвы — вызванные физическим или психологическим переутомлением человека или возникающие после операции.
По характеру течениявыделяют:
- впервые выявленную язвенную болезнь (острая язва);
- рецидивирующее течение (хроническая язва) с редкими обострениями — раз в 2-3 года;
- рецидивирующее течение с частыми обострениями — два раза в год и чаще.
По клиническому течениюязва бывает типичной и атипичной.
По кислотпродуцирующей функциивыделяют язву с повышенной, нормальной или пониженной кислотностью.
По локализацииязвенного дефекта выделяют язву желудка, язву двенадцатиперстной кишки или сочетанную форму болезни.
По количеству дефектоввстречаются единичная язва и множественные язвы.
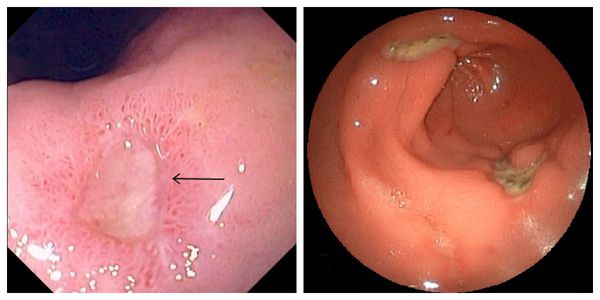
По максимальному размеру дефектаязвы делятся на:
- малые — до 5 мм;
- средние — 5-10 мм;
- большие — для желудка — 11-29 мм; для двенадцатиперстной кишки — 11-19 мм;
- гигантские — для желудка — 30 мм и более; для двенадцатиперстной кишки — 20 мм и более.
Согласно Международной классификации болезней(МКБ-10) [13] , язвы делятся на:
- острую язву с кровотечением;
- острую язву с прободением (перфорацией);
- острую язву с кровотечением и прободением;
- острую язву без кровотечения и прободения;
- хроническую или неуточнённую язву с кровотечением;
- хроническую или неуточнённую язву с кровотечением и прободением;
- хроническую язву без кровотечения и прободения;
- неуточнённую язву без кровотечения и прободения.
Эти варианты течения язвенной болезни отличаются по симптомам и выраженности клинических проявлений. В зависимости от них лечение может проводиться как в амбулаторных условиях с помощью диеты и таблеток, так и в стационаре в виде экстренных операций.
Осложнения язвы желудка
Кровотечение из язвы— наиболее распространённое осложнение [14] . Оно опасно тем, что при повреждении стенки сосуда в язве и начале кровотечения человек ничего не ощущает, особенно если язва была безболевой. Когда желудок переполняется кровью, возникает рефлекторная рвота. Таким образом болезнь манифестирует. Затем у больного нарастают симптомы кровопотери:
- снижается артериальное давление;
- учащается пульс;
- кожа бледнеет и покрывается потом;
- нарастает слабость;
- появляется одышка, несмотря на снижение физической нагрузки.
Когда язвенный дефект и источник кровотечения расположены в нижних отделах желудка или в луковице двенадцатиперстной кишки, то сначала проявляются симптомы кровопотери, а затем возникает жидкий дёгтеобразный («чёрный») стул.
Перфорация стенки желудка— образование сквозного отверстия при распространении язвы сквозь все слои стенки желудка. Через это отверстие содержимое желудка вытекает в брюшную полость и вызывает перитонит— тотальное воспаление тканей брюшной полости. Момент прободения сопровождается резкой чрезвычайно интенсивной болью, вплоть до болевого шока, снижением артериального давления, резкой бледностью кожи. В дальнейшем нарастает интоксикация (симптомы «отравления») и полиорганная недостаточность. Без экстренной медпомощи при таком осложнении человек погибает.
Пенетрация язвытакже может осложнить течение болезни. Если язва находится на стенке желудка, с которой граничит другой орган — поджелудочная железа или стенка кишки, то она может распространиться в этот соседний орган. Тогда первыми проявлениями язвенной болезни желудка могут стать постепенно нарастающие симптомы воспаления во вторично поражённых органах.
Малигнизация— перерождение язвенного дефекта в рак желудка со всеми вытекающими последствиями. Риск такого перерождения появляется, если язва существует долгое время.
Рубцовый стеноз— опасное последствие заживления язвы. В результате рубцевания просвет желудка или двенадцатиперстной кишки может значительно сузиться вплоть до затруднения или невозможности прохождения по нему твёрдой и жидкой пищи. В этом случае больной худеет, быстро истощается и постепенно погибает от обезвоживания и голода [2] [5] [6] [10] .
Диагностика язвы желудка
Диагностика типичной язвыжелудка достаточно проста, проводится терапевтом или гастроэнтерологом. При осмотре врач определяет общее состояние пациента, выясняет жалобы, характер и особенности течения болезни, при пальпации уточняет границы болезненных зон и их характер [16] . В случае необходимости врач назначает анализы крови и инструментальные обследования, чтобы сформировать чёткое представление о состоянии здоровья пациента и разработать наиболее оптимальный план лечения.
Сложнее установить диагноз при атипичной или безболевой язве, особенно когда появляются осложнения в виде пенетрации — распространения язвы на соседний орган.
Первым признаком бессимптомной или «немой язвы» часто становится её осложнение в виде кровотечения, из-за которого пациент в экстренном порядке попадает в хирургический стационар, где и проводится врачебный осмотр, выясняется анамнез, берётся кровь на анализы, при необходимости выполняются ЭГДС, УЗИ, рентген.
Оптимальным методом диагностики язвенной болезни (а при её безболевом течении — единственным и эффективным способом) является плановое эндоскопическое обследование— эзофагогастродуоденоскопия (ЭГДС) [15] . Процедура ЭГДС безопасна, длится несколько минут, сопровождается неприятными, но вполне переносимыми ощущениями. В итоге обследования появляется исчерпывающая информация о состоянии верхних отделов желудочно-кишечного тракта, наличии и характере воспалительных и эрозивно-язвенных процессов, а также о появлении новообразований.
С помощью специальных технологий во время ЭГДС определяют кислотность желудочного сока и наличие инфекции H.Pylori, забирают мелкие фрагменты слизистой желудка из новообразований для гистологического исследования — определения типа опухоли.
При обращении больного с признаками желудочного кровотечения с помощью ЭГДС определяют источники кровотечения, которые можно сразу ликвидировать, позволив пациенту избежать серьёзных хирургических вмешательств [2] [7] [9] [10] .
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Для избавления от провоцирующей язву инфекции H. pyloriврач назначает антибиотики, а для снижения кислотности желудочного сока — кислотоснижающие препараты и др. Если язва желудка вызвана приёмом обезболивающих препаратов (НПВС) или иных медикаментов, которые могут спровоцировать развитие язвы, то врач подбирает пациенту другие препараты, аналогичные «виновникам» болезни, у которых нет язвообразующего действия [14] .
Очень важно при язвенной болезни отказаться от пагубных привычек, в первую очередь — от курения и чрезмерного употребления алкоголя. Это позволит исключить риск развития осложнений.
Также во время лечения нужно придерживаться определённой диеты — диеты № 1. Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
После восстановления баланса между агрессивными и защитными факторами язвы заживают самостоятельно в течение 10-14 дней.
При осложнениях язвенной болезни ( перфорации, стенозе, неконтролируемых, повторяющихся кровотечениях ) или в при неэффективности медикаментозной терапии лечение проводится хирургическим путём [14] . Однако операция — это всегда большой риск. При язвенной болезни она выполняется как крайняя мера. Если же её можно избежать, не давая развиться заболеванию, то лучше воспользоваться этой возможностью [2] [5] [6] [10] .
Прогноз. Профилактика
Прогноз при язвенной болезни зависит от самого пациента. При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Нарушение режима сна и питания, переутомления, стрессы, пренебрежение плановыми медосмотрами, игнорирование собственных, казалось бы, незначительных неприятных ощущений часто приводят к развитию осложнённых форм.
Предупредить язвенную болезнь намного проще, быстрее и дешевле, чем лечить её развившиеся формы и осложнения. С этой целью Всемирная организация здравоохранения (ВОЗ) рекомендует, начиная с 25 лет, ежегодно проходить профилактические осмотры у врача-терапевта или гастроэнтеролога.
Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. pyloriи гистологическим изучением подозрительных участков. Она проводится раз в два года. При отсутствии жалоб профилактическая комплексная ЭГДС показана раз в два года после 35 лет. Выявленные при этом и своевременно пролеченные на ранних стадиях болезни — гастрит, дуоденит, инфекция H. pylori— позволят избежать развития не только язвенных процессов, но и онкозаболеваний.
Различаются три ступени профилактики:
- первичная— когда заболевания нет, но есть риск его развития;
- вторичная— направлена на то, чтобы предупредить прогрессирование уже возникшей болезни;
- третичная— проводится после развития осложнений.
Правила первичной профилактики:
- Придерживаться определённой суточной калорийности пищи: углеводы — 50 % и более, белки — 30 %, жиры — 15-20 %. При этом важно учитывать физическую активность, рост и вес. Питаться нужно часто, маленькими порциями. Исключить «голодные» и «монодиеты». Крайне нежелательно употреблять алкоголь, газировку, жирную, жареную, копчёную пищу, консервы, фастфуд. Рекомендуется питаться кашами из круп, супами, отварным мясом и рыбой, овощами и фруктами. Допускается умеренное употребление сдобы и сладостей.
- Придерживаться здорового образа жизни: отказаться от вредных привычек, быть физически активным, спать ночью не менее 7 часов. Избегать стрессовых ситуаций, учиться правильно их воспринимать.
- Регулярно посещать врача в рамках диспансеризации и устранять очаги хронической инфекции, в том числе своевременно лечить кариес , так как он снижает общий иммунитет, что облегчает «работу» любой инфекции, в т. ч. и H. Pylori.
- Начиная с 25 лет раз в два года проходить плановое к омплексное эндоскопическое обследование — ЭГДС с определением H. Pylori.
Во вторичной и третичнойпрофилактике ко всем правилам из первой ступени добавляются:
- Строго соблюдать диету № 1. Исключено употребление, трудноперевариваемой грубо й пищи, мясных, рыбных и грибных бульонов, крепкого чая и кофе, сдобы, шоколада, свежих кислых фруктов, острых овощей — репы, редьки, редиса, лука. Пищу нужно готовить на пару, варить или запекать (без корочки) в протёртом виде. Она должна быть тёплой: не холодной и не горячей. Порции должны быть маленькими. Желательно пить минеральную воду, которая снижает кислотность желудка.
- Устранять любые причины обострения язвы, например, хронический гастрит.
- Тщательно соблюдать врачебные предписания.
Из всего этого следует, что в большинстве случаев развитие язвенной болезни и её осложнений можно легко избежать, если быть медицински грамотным человеком, прислушиваться к рекомендациям врачей, официальных авторитетных медицинских источников и не пренебрегать плановыми обследованиями [1] [3] [5] [9] .
Список литературы
- Минина Т. Д. Гастрит и язвенная болезнь. Современный взгляд на лечение и профилактику. — СПб.: Весь, 2008 — 96 с.
- Скворцов В. В., Одинцов В. В. Актуальные вопросы диагностики и лечения язвенной болезни желудка и 12-перстной кишки // Медицинский алфавит. Больница. — 2010. — № 4. — С. 13-17.
- Фирсова Л. Д., Машарова А. А., Бордин Д. С., Янова О. Б. Заболевания желудка и двенадцатиперстной кишки. — М.: Планида, 2011. — 52 с.
- Краткое руководство по гастроэнтерологии / Под ред. В. Т. Ивашкина, Ф. И. Комарова, С. И. Рапопорта. — М.: М-Вести, 2001. — 457 с.
- Ванцян Э. Н., Черноусов А. Ф., Корчак А. М. Язва кардиального отдела желудка. — М.: Медицина, 2013. — 144 с.
- Горбашко А. И. Острые желудочно-кишечные кровотечения. — М.: Медицина, 2016. — 240 c.
- Шимес М. П., Нестерова А. П. Язвенная болезнь желудка и двенадцатиперстной кишки. — М.: Государственное издательство медицинской литературы, 2012.
- Васильев Ю. В., Яшина И. В. Этиопатогенез язвенной болезни. — М., 2001.
- Циммерман Я. С. Язвенная болезнь: критический анализ современного состояния проблемы // Экспериментальная и клиническая гастроэнтерология. — 2018. — С. 80-89.
- Жебровский В. В. Ранние и поздние послеоперационные осложнения в хирургии органов брюшной полости. — Семфирополь, 2000. — 687 с.
- Батырова А. Н., Бердалина Г. С. Роль стресса и адаптации в развитии эрозивно-язвенных повреждений желудочно-кишечного тракта // Вестник КазНМУ. — 2014. — № 1. — С. 7-8.
- Павлов И. П. Лекции о работе главных пищеварительных желез // Антология истории русской хирургии. — М.: Весть, 2002. — С. 73-260.
- World Health Organization (WHO). ICD-10 classification of mental and behavioural disorders: diagnostic criteria for research 1993. — Geneva (Switzerland): WHO, 1993.
- Vakil N. Peptic Ulcer Disease // MSD Manual. — 2018.
- Malik T. F., Singh K. Peptic Ulcer Disease // StatPearls. — 2018.ссылка
- Narayanan M., Reddy K. M., Marsicano E. Peptic Ulcer Disease and Helicobacter pylori infection // Mo Med. — 2018; 115 (3): 219-224.ссылка
- Woolf A., Rose R. Gastric Ulcer // StatPearls Publishing. — 2021.ссылка
Источник: probolezny.ru
Гастрит: симптомы, последствия и способы лечения
Гастрит набирает обороты эпидемии. Но странное дело: этот факт не настораживает, а… успокаивает. «Гастрит? А у кого его нет? – рассуждают многие. – На него каждый второй жалуется, если не больше. И ничего, живут же люди». Между тем гастрит вовсе не безобидное заболевание – он может привести к язве и даже спровоцировать онкологию.
Что важно знать о гастрите и как уберечь свой желудок, рассказывает Симонова Жанна Георгиевна – гастроэнтеролог, доктор медицинских наук, врач высшей категории с 26-летним стажем.
Симонова Жанна Георгиевна, профессор, доктор медицинских наук, врач-гастроэнтеролог
– Жанна Георгиевна, расскажите, что такое гастрит и каковы его симптомы?
– Гастрит – это воспаление слизистой оболочки желудка. Больной чувствует боль в животе, ноющую или острую, его мучают: изжога, отрыжка, тошнота, ощущение переполненности желудка. Гастрит может протекать и бессимптомно, пока не срабатывает «спусковой крючок»: устал желудок от острых соусов и пряностей, или полуголодная диета, или хронический стресс на работе… Словом, факторов много — и один из них может неожиданно привести человека на больничную койку.
– Насколько заболевание опасно?
– Длительное хроническое воспаление может привести к атрофии клеток слизистой оболочки желудка. Если больной пускает ситуацию на самотек, через несколько лет возможна трансформация клеток в злокачественные. К тому же гастрит – «плодородная почва» для развития язвы желудка и двенадцатиперстной кишки. Вот почему так важно начать своевременное лечение – упущенное время может слишком дорого обойтись. Так зачем рисковать здоровьем?
– В гастрите виноваты перекусы всухомятку и фастфуд, это так?
– Долгое время врачи полагали, что основная причина гастрита действительно в неправильном питании. На самом деле, в 85-90% случаев заболевание вызвано бактерией хеликобактер пилори (Helicobacter pylori). За ее открытие, к слову, вручили Нобелевскую премию. Доктор Маршалл из Австралии решился доказать гипотезу на собственном опыте: провел самозаражение бактерией, и буквально через несколько дней у него проявились симптомы гастрита. После проведения антибактериальной терапии его здоровье успешно восстановилось, что подтвердила последующая гастроскопия.
– Получается, гастрит заразен?
– Сам по себе гастрит не заразен. Другое дело, что в структуре гастритов именно гастрит, вызванный хеликобактер пилори, составляет до 90%. Что касается бактерии хеликобактер пилори, в целом, по некоторым данным, число инфицированных ею в разных регионах достигает 50-60%. Правда, не все мучаются гастритом.
У одних болезнетворная бактерия десятилетиями никак себя не проявляет, а у других начинает быстро размножаться и разрушать слизистую желудка. Теоретически, заражение происходит контактно-бытовым путем. Вот почему если подобный гастрит диагностирован у одного члена семьи, рекомендуют обследоваться и остальным домочадцам.
– Вы сказали, что в 90% случаев виноваты бактерии. А что насчет остальных 10%?
– Гастрит могут спровоцировать и вредные привычки, и стрессы – у многих людей желудок болезненно реагирует на сбои нервной системы. Или неконтролируемый приём некоторых лекарственных препаратов. Анальгин, аспирин — как самый распространенный пример. Все это ослабляет слизистую желудка, делает ее уязвимой. Гастрит может иметь и аутоиммунную природу.
По необъяснимым причинам клетки иммунной системы начинают атаковать слизистую оболочку желудка, считая ее чужеродным объектом. Это следствие некой генетической мутации. Такие случаи крайне редки, но в практике все же встречаются.
– Многих пугает пресловутое выражение «глотать кишку». Обязательно ли делать ФГДС, чтобы диагностировать гастрит? Ведь наличие бактерии можно выявить по анализу крови.
– Во-первых, анализ крови полной картины не даст. Даже если бактерии не обнаружат, нельзя исключать гастрит или другое заболевание, схожее по симптоматике. Во-вторых, выражение “глотать кишку” уже не актуально. Видеогастроскопия – это исследование нового технологического уровня.
Современные эндоскопы-телекамеры очень миниатюрные, через микрокамеру на экран выводится четкое изображение внутренних органов, которое можно многократно увеличивать. Эндоскопическое исследование занимает несколько минут и, если процедуру проводит опытный специалист, не доставляет особого дискомфорта. Бояться совершенно не нужно. Главное, эндоскопия позволит объективно оценить состояние желудка и выявить, есть ли участки с атрофировавшимися клетками.
– От гастрита очень сложно уберечься – в современных условиях жизни он, можно сказать, неизбежен?
– Здоровый желудок, конечно, требует внимания и самодисциплины. Регулярное питание, контроль негативных эмоций, посещение гастроэнтеролога и своевременное обследование — такие правильные привычки вполне реально воспитать в себе. Но даже если диагноз гастрит поставлен, паниковать не следует: изменения в желудке при этом заболевании обратимы! Эффект будет, если специалист назначит правильное лечение, а пациент начнет выполнять все рекомендации и придерживаться диеты.
Клиника «Наедине» работает 7 дней в неделю, чтобы каждый нуждающийся смог получить медпомощь в удобное время. Без ожидания и очередей. В комфортной обстановке и на высоком профессиональном уровне!
Записаться на консультацию гастроэнтеролога, частичное или полное обследование желудочно-кишечного тракта можно прямо сейчас, не откладывая.
Запишитесь на консультацию по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Смотрите также
- ОстеопатияОстеопатия для женщин: как остеопат помогает женскому здоровью
- ПроктологияПрофилактика проктологических заболеваний: Как не стать пациентом проктолога
- ПроктологияЛечение анальной трещины ботулотоксином
Источник: klinika-naedine.ru
Язва желудка симптомы и проявление
Регулярные неприятные ощущения в желудке рискует почувствовать каждый. Дискомфорт в животе и нарушение пищеварительного процесса — признаки образования язвы в желудке или двенадцатиперстной кишке, а это уже серьёзные болезни.

Причины развития язвы желудка
Согласно статистическим данным, примерно 10% населения РФ страдают таким заболеванием как язва желудка. Симптомы, проявление болезни выражены только в 70-80% случаев, оставшиеся 20% могут и не думать о наличии патологии. Взрослые мужчины до 50 лет — основная группа риска развития заболевания, число женщин с желудочной язвой в разы меньше. Язвенная болезнь быстро переходит в хроническую форму, сезонное обострение характерно для весенне-осеннего периода.
Большинство язвенных проявлений вызвано резким увеличением числа бактерий Helicobacter pylori в желудке.
Данные микроорганизмы вольготно чувствуют себя в агрессивной среде желудка, усиленно размножаются, подавляют функцию желудочного сока и легко передаются от человека к человеку.

Провоцируют заболевание также следующие факторы:
- хроническая форма гастрита и нарушения работы органов ЖКТ;
- нерегулярные приёмы пищи, обилие вредных продуктов в рационе;
- злоупотребление алкоголем;
- наследственная склонность;
- травмы желудка;
- побочное действие лекарственных препаратов.
Доказано, что образованию язв способствуют частые стрессы и нервное напряжение, которые подрывают обменные процессы в организме, изменяют качество желудочного сока и вызывают эрозии.

Причинами язвы у ребёнка могут стать:
- врожденные пороки развития органа;
- осложнение после перенесенного заболевания;
- половое созревание.
У детей данное явление возникает редко, но даже незначительное ухудшение состояния ребёнка нельзя пускать на самотёк.
Первые признаки язвы
Язва — это дефект в виде эрозии на слизистой оболочке и эпителиальном слое желудка. Как правило, язва сразу сигнализирует о себе посредством ноющей или резкой боли в эпигастральной зоне брюшины. Боль может задевать области грудины, сердца, спины, низа живота и подреберную зону. Сбои в пищеварительной системе, особенно хронический гастрит, предшествуют язвенной болезни. Первые «звоночки» возможного заболевания таковы:

Не забываем, что пятая часть случаев язвы протекает безболезненно, пока не разовьются осложнения.
Налет на языке, дискомфорт после еды и прочие вторичные симптомы могут указывать на начальную стадию болезни.
Язве могут сопутствовать стоматологические проблемы — зубная эмаль начинает портиться под воздействием соляной кислоты, попадающей в ротовую полость при отрыжке или рвоте.

Какие симптомы сопутствуют язве в разных отделах желудка
При наличии патологии больные жалуются на боль; на дефект слизистой указывают также тошнота, плохое пищеварение, усиленное газообразование, изжога. Болевые ощущения могут локализироваться в эпигастральной области, подреберье и смежных областях. Проявления коварной болезни настолько разнообразны, что даже доктора могут предположить патологию других органов.

При язвенном образовании чётко прослеживается зависимость симптомов от приёмов пищи. Кто-то жалуется на усиление боли состояния сразу после еды, другие больные ощущают дискомфорт ночью или спустя 2-3 часа после трапезы. По болевому признаку гастроэнтеролог предполагает не только наличие, но и расположение язвы.
Кардиальный и субкардиальный отделы
Для язвы в данной области характерны такие признаки:
- болевой синдром после еды в зоне мечевидного отростка, сердца, со стороны спины;
- выраженная изжога, возникающая независимо от употребления пищи;
- налёт и горький привкус во рту, отрыжка с частичками еды;
- тяжесть в желудке, диарея.

При поражении кардиального отдела боль доставляет неудобства уже через 15-20 минут после любого перекуса. Язва в данных отделах нередко вызывает плеврит левого лёгкого, поэтому при этом диагнозе необходимо проверить желудок. Также Вам могут неверно истолковать боль с левой стороны, которая без дополнительного обследования часто воспринимается как сердечная.
Отдел малой кривизны
Наиболее подверженный язвенным образованиям участок органа, особенно у мужчин старше 35 лет. Заболевание с локализацией в малой кривизне характеризуется такими симптомами:
- боли в зоне эпигастрия спустя 1-2 часа после еды, чаще левее средней линии;
- тошнота, иногда на фоне боли начинается рвота;
- кислая отрыжка.
У больных с патологией по малой кривизне желудка редко встречаются острые боли. Обычно желудок болит, пока пища не пройдет далее, освободив орган. По этой причине больные нарочно вызывают рвоту, что приносит некоторое облегчение, но не избавляет от причины боли.

Язва большой кривизны
Заболевание преимущественно поражает орган у пожилых мужчин. Опасность такой язвы заключается в большой вероятности перерождения в злокачественное образование, поэтому назначается регулярная биопсия поражённого места. Симптоматика схожа с язвой в других участках желудка.
Язвенные изменения в антральном отделе
Чаще всего заболевание диагностируется у молодых людей, отличается такими признаками:
- боли чаще возникают при ощущении голода и в ночное время;
- повышается кислотность желудочного сока;

Наблюдать за подобной патологией следует крайне щепетильно, так как на данном участке регистрируется большинство случаев рака желудка.
Пилорический канал
Болезни с такой локализацией присущи следующие симптомы:
- приступы боли выражены, не зависят от еды и длятся до 30-40 минут;
- болезненные ощущения обычно сосредоточены в подложечной области;
- тошнота, частые позывы к рвоте;
- усиленная выработка слюны.
Пилорический канал меньше прочих областей подвержен язвенным образованиям. Однако наличие дефекта здесь опасно сужением отверстия, через которое содержимое желудка переходит в двенадцатиперстную кишку.

Симптоматику проявлений язвы можно представить таким образом.
| Отдел желудка | Признаки язвы |
| Кардиальный, субкардиальный | Боль в верхней части брюшной полости (грудине), изжога, тяжесть в животе, отрыжка |
| Малая кривизна | Боль с левой стороны эпигастральной области, тошнота |
| Большая кривизна | Болевые ощущения в зоне эпигастрия, изжога, возможна рвота и отрыжка содержимым желудка |
| Антральный | Повышенная кислотность, кислая рвота, ночные и поздние боли, изжога |
| Пилорический канал | Сильные боли приступами по 30-40 минут, рвота, слюнообразование, изжога и чувство переполненности желудка при малых порциях еды |
Бессимптомная язва
Понятие относительное, так как признаки столь серьёзного нарушения в организме должны быть. При отсутствии сильной боли и изжоги на язву могут указать такие косвенные симптомы:
- частые запоры, их резкая смена диареей;

Группой риска «немой» язвы является категория людей, принимающих НПВС, диабетики, пожилые и любители спиртного.
Осложнения язвы желудка
Запоздалая терапия и длительная отсрочка визита к доктору приводит к осложнениям заболевания. На этапе осложнений в большинстве случаев отмечается проявление язвы, протекающей до этого без стандартного набора признаков. Итак, чем так страшна запущенная язва.

Кровотечение в желудке при язве
На факт кровотечения в желудке указывают такие симптомы:
- темный вплоть до чёрного цвета кал;
- примесь крови в рвотных массах;
- общая слабость, головокружение, резкое побледнение кожи и обмороки;
- снижение артериального давления.

Частые кровоизлияния могут привести к анемии, которая при отсутствии должного лечения переходит в стадию лейкоза (рака крови). Несильное кровотечение человек не ощущает, оно прекращается самостоятельно. Однако в редких случаях возможна интенсивная потеря крови, остановить которую в домашних условиях не получится. Если есть подозрение на внутреннее кровотечение, необходимо вызвать службу скорой помощи.
Прободение
Со временем язвенные образования проникают всё глубже в ткани. Явление, при котором в стенке желудка образуется сквозное отверстие, получило название прободение (перфорация) язвы. К такому повороту событий приводят:
- непосильная физическая нагрузка;
- несоблюдение диетических предписаний и употребление строго запрещённых продуктов;
- слишком резкие движения в период обострения.

Прободная язва открывает содержимому желудка прямой путь в брюшную полость, что вызывает резкую боль, сильную жажду, холодный пот. Человек чувствует слабость, кожа становится бледной, а конечности — холодными, из-за скопления газов сильно раздувает живот. Эти симптомы — сигнал к немедленной госпитализации, иначе спустя 5-6 часов начинает развиваться перитонит (расшифровывается как воспаление брюшной полости).
Через 3-4 часа с момента начала приступа боли наступает ложное облегчение.
Около суток больной чувствует себя сносно, однако в это время внутри стремительно развивается патологический процесс. В результате без хирургической помощи человек скончается через 3-4 суток от обширного гнойного перитонита.
Пенетрация
Такое название получило прободение язвы в область смежного с желудком органа. Воспалительный процесс и последующее рубцевание тканей приводит к их спайке. Обычно страдают поджелудочная железа, желчный пузырь, область кишечника.
Для патологии характерны ночные боли в подложечной зоне, которые не устраняются обычными препаратами. Лечить пенетрацию необходимо исключительно оперативным путём.

Стеноз привратника
Данный термин означает критическое сужение пилорического канала вследствие нарастания рубцовой ткани на месте язвы. При этом состоянии пища не проходит в 12 перстную кишку, процесс переваривания стопорится. Масса застаивается в желудке, вызывая объяснимую тошноту и потерю аппетита.
Со временем ткани желудка растягиваются, возникает рвота непереваренной едой и гнилостный запах изо рта.
Обмен веществ нарушается в связи с недостатком белков, жиров, углеводов и прочих «стройматериалов» нашего организма. Состояние лечится только хирургически.

Лечение язвы желудка — сложный процесс, включающий комплексную терапию лекарственными препаратами и диету. Диагностика выполняется в несколько этапов, включая анализы, рентгенографию, гастроскопию и прочие методы. Лечение исключительно народными средствами неэффективно, их можно лишь включить в общую программу. Для выздоровления требуется не только строгое выполнение предписаний врача, но и пересмотр собственных привычек и образа жизни.
Источник: karpov-clinic.ru
