Нередко возникают ситуации, когда срочно требуется донор почки, эта необходимость появляется при наличии смертельно опасной болезни у человека. Некоторые люди решают стать донором, чтобы спасти другую жизнь или же получить материальную выгоду, в любом случае к этому вопросу следует подойти достаточно ответственно и изучить все важные вопросы. Постараемся разобраться с некоторыми аспектами более детально, чтобы тщательно рассмотреть особенности и нюансы данного процесса, начать нужно с условий трансплантации.
Условия трансплантации
Природа сделала организм человека необычайно выносливым. Это обусловлено тем, что даже при потере некоторых конечностей или даже органа человек продолжает жить, а некоторые особо сильные особи даже продолжают заниматься привычными для себя делами. В этом случае человек должен оказать квалифицированную помощь от медиков.
Никого не удивляет тот факт, что некоторые люди сдают кровь для спасения жизни людям, попавшим в тяжелые ситуации. Тем не менее, на этом вопрос донорства не ограничивается, потому что современная медицина имеет возможность пересаживать органы от живых и умерших доноров. Во всем мире очень много людей, которым срочно нужен донор почки.
От природы у человека две почки, которые равнозначно выполняют одинаковые функции. При определенных ситуациях одна почка может заболеть, в результате чего специалисты принимают решение удалить её. На этом комфортная и нормальная жизнь пациента не обрывается, потому что вторая почка переходит в усиленный режим работы, успешно перенимая функции второй почки. При этом организм замечательно очищается от токсинов и других вредных компонентов. По этой причине живые люди пытаются выяснить, как стать донором почки.
Пациентам, у которых диагностировали почечную недостаточность в запущенной форме, срочно нужна почка, когда постоянно приходится проводить гемодиализ, поскольку парный орган окончательно отказывается функционировать. Следует отметить, что очередь на получение этого органа чрезвычайно велика, поскольку желающих стать донором почки не так уж и много. Можно на протяжении десятков лет ожидать своей очередь, нередко для спасения жизни своему родственнику, член семьи решает отдать свой орган потерпевшему.
На роль донора подходит не каждый человек, более того даже близкий родственник не всегда подходит для этого. Важно, чтобы почка была здоровой. Донора направляют на диагностику, при которой необходимо определить его группу крови, потому что очень важно, чтобы группа крови реципиента и донора совпадали на 100%. Донором может стать даже незнакомый человек, если он по всем параметрам исследования подходит для этого.
Медицинская практика насчитывает большое количество ситуаций, когда незнакомые люди были готовы отдать свой орган за деньги. К большому сожалению, есть медицинские учреждения, где серьезный риск, связанный с трансплантацией, серьезно скрывают, ведь есть вероятность, что почка не приживается, да и сам донор может погибнуть, но смертность в этом случае возникает крайне редко, но она есть. Поэтому нельзя забывать, что донорство почки является достаточно рискованным делом.
Особенности черного и белого рынка
Если у пациента диагностировали почечную недостаточность, то ему обязательно нужно пройти гемодиализ, который представляет собой очистку крови за счет применения специального аппарата, в народе его называют «искусственной почкой». Без проведения данной процедуры у человека не получится нормально жить. Еще одним альтернативным методом является замена пораженного органа на нормальный, в этом случае требуется донор почки.
В этом случае необходимо быть предельно осторожными, ведь есть вероятность общения с мошенниками, они могут просто обмануть заболевшего человека, исчезнув с деньгами либо провести некачественную услугу, в результате чего есть серьезная угроза для здоровья. В этом случае лучше довериться клиникам государственного происхождения, но следует быть готовым к тому, что стоимость почки достаточно большая. Даже если насобирать необходимую сумму, то простого объявления с текстом «ищу донора почки» для поиска желающего будет недостаточно. Если такого человека всё же удалось найти, то его отправляют на диагностические мероприятия, при которых проверяют работу не только парного органа, но и других систем, чтобы точно определить, что с человеком всё в порядке.
Если у донора обнаружится какая-нибудь инфекционная болезнь, а также гепатит либо ВИЧ, тогда пожертвовать свой орган он уже не сможет. Квалифицированные специалисты с такими донорами работать не будут, поскольку эти заболевания достаточно серьезные, а еще есть высокая вероятность летального исхода, причем обоих. Даже при наличии серьезного желания донором почки не сможет быть человек, у которого присутствуют ишемические болезни сердца и онкологические опухоли. Когда нужна почка срочно, то люди закрывают глаза на такие проблемы, что очень опасно для жизни, в конечном итоге донор умирает.
Данные правила работают только на «белом» рынке, когда за жизни обоих пациентов бороться всеми силами, но вот задача «черного» , заработать на продаже органа. Есть факты в медицинской практике, когда подтверждалась информация о том, что пациенту пересаживали орган, который взяли у ВИЧ-инфицированного человека. В нашей стране продажа этого органа запрещена законодательством, поэтому донором можно быть только безвозмездно. Важными условиями является достижение донором совершеннолетия и письменное согласие.
В некоторых странах продажа почек и других органов происходит на законных основаниях. Даже люди, приговоренные к смертной казни, становятся донорами обязательно.
Какие анализы нужно сдать?
Человек, который решил стать донором, обязательно должен пройти обследование в специализированном центре либо отделении, которое занимается трансплантологией. Обязательно у человека нужно взять анализ на гисто- либо тканевой совместимости, его называют HLA. Этот исследование позволяет определить, соответствуют ли ткани реципиента тканям донора. Ткань донора проверяется исходя из совместимости по лимфоцитарной антигенной системе. Данные мероприятия являются первым этапом для доноров.
Если пациенту подойдут ткани донора, то есть исследование HLA окажется положительным, тогда его допустят для второго этапа. Далее человека должны исследовать на пригодность к проведению донации, для этого провидится ряд исследований, в который обязательно входят следующие мероприятия:
- ультразвуковое исследование брюшной полости,
- рентгенография грудной полости,
- кардиограмма.
Кроме инструментальных способов исследования используют большое количество специальных анализов крови. Будущий донор должен пройти специализированную комиссию, в которой обязательно будет присутствовать хирург, терапевт и еще ряд других специалистов. Чтобы донор был годен, нужно, чтобы он совпадал с больным по весу и росту хотя бы примерно. После всех вышеописанных методов исследования и при наличии разрешения к донорству определяется место проведения хирургического вмешательства.
В Российской Федерации стать донором могут не только родственники, поэтому при пересадке органа в нашей стране, будет собрана большая группа специалистов, которые решат можно ли изъять орган у человека. Обязательным условием донорства у нас является отказ от любой материальной выгоды. В противном случае есть вероятность понесения уголовной ответственности.
Если почка донора и реципиент находятся в разных местах, тогда донорский орган нужно консервировать, чтобы сохранить ткани жизнеспособными. Для этих целей реализуют процедуру фармоконцентрации, почку обязательно вымывают от крови и делают перфузию консервирующей смеси. Последней выступает раствор Кустадиол, позволяющий затормозить процессы обмена в органе до трансплантации.
Чтобы транспортировка прошла нормально, орган необходимо поместить в некоторую систему из трёх пакетов. Первый из них заполнен консервантом, именно в нем находится почка, а дальше идет пакет со стерильной снежной кашей, третий содержит физиологический ледяной раствор. Если поддерживать температуру в 4 градуса, то пригодность органа будет сохраняться в течении 72 часов.
Можно встретить большое количество объявлений с названием «ищу донора почки без посредников», поскольку пациентов, которые действительно нуждаются в этом, великое множество, а доноров очень мало. Поэтому больные могут десятками лет ждать желаемый орган, большинство так его и не получают. В нашей стране процедура донорства развита не очень сильно, как правило, жертвуют свои органы родственники пациента.
Отсутствие привлечения незнакомых людей по большей мере связано с тем, что за получение материальной выгоды предполагается уголовная ответственность. Предварительно донор почки проходит ряд диагностических мероприятий, чтобы определить совместимость тканей, а также отсутствие угрозы для здоровья обоих участников процесса. Важно учитывать, что процесс донорства почки предполагает опасность даже для донора, летальный исход возникает редко, но такие случаи есть.
Источник: moninomama.ru
Пересадка почки: операция, стоимость
Пересадка почки – гетеротопическая трансплантация, которая заключается в переносе почки животному или человеку от донора. Гетеротопическая трансплантация – это способ пересадить почку в анатомически другое место, которое не соответствует нормальному положению органа. К примеру пересадка печени и сердца – это ортотопическая трансплантация, при этой операции больной орган извлекается, а донорский орган помещается на его место.
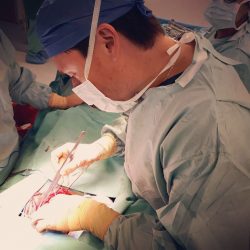
Исходные почки обычно не удаляются, если они не вызывают серьезные проблемы, такие как неконтролируемое высокое кровяное давление, частые инфекции почек или значительно увеличены. Артерия, которая несет кровь в почку и Вену, которая несет кровь, хирургически связана с артерией и веной, уже существующей в тазу реципиента. Мочеточник, или трубка, которая несет мочу из почки, соединен с мочевым пузырем. Выздоровление в стационаре обычно составляет 3-7 дней.
Какая самая страшная болезнь? Большинство людей наверняка скажут, что это рак – поскольку у человека на выбор есть два варианта: либо умереть медленной и мучительной смертью, либо потерять пораженный орган и пройти все круги ада химиотерапии и облучения. И при этом не будет стопроцентной гарантии полного выздоровления и отсутствия возможности рецидива.
Но существуют и другие заболевания, являющиеся не менее тяжким испытанием для человека, чем злокачественные опухоли. К числу таковых относится прогрессирующая почечная недостаточность, финалом которой является неспособность почек выполнять свою работу.
Почки относятся к жизненно важным органам. Они удаляют из организма продукты распада, которые начинают оказывать токсическое действие на организм, если их вовремя не удалить из крови. Если по каким-то причинам почки прекратили выполнять свои функции, то человека при отсутствии соответствующих мер ожидает неминуемая смерть от отравления продуктами собственного обмена веществ.
При отказе обеих почек человек не в состоянии выжить без регулярного гемодиализа (очищения крови) с помощью аппарата искусственной почки. Человек становится полностью зависимым от этой процедуры и никак уже не может жить прежней нормальной жизнью.
Отказ почек ухудшает и общее состояние здоровья – ослабевает иммунная система и возрастает восприимчивость к различным инфекциям. Этому способствует и то, что гемодиализ сам по себе является тяжелой нагрузкой на организм. В результате, продолжительность жизни больных, живущих на искусственной почке, зачастую невелика.
К счастью, сегодня медицина может решить проблемы таких людей. Уже достаточно давно в практику вошла трансплантация почек, возвращающая больных к естественной и полноценной жизни, хотя и требующей следования предписаниям врачей. Что же представляет собой эта хирургическая процедура?
Когда требуется трансплантация почек
Пересадка почки применяется тогда, когда собственные почки человека не могут выполнять свои функции. Такое состояние называется почечной недостаточностью. Согласно принятой сегодня классификации, существует пять стадий почечной недостаточности, и об отказе почек говорят тогда, когда больной находится на последней из них. На этой стадии развивается уремия – накопление в организме продуктов обмена веществ (таких как аммиак, мочевина, креатинин и др.), оказывающих токсическое действие на все органы и системы. Без принятия соответствующих мер, уремия неизбежно приводит к скорому летальному исходу.
К развитию почечной недостаточности способны привести следующие патологии:
- хронические воспалительные процессы в почках (клубочковый нефрит, пиелонефрит);
- поражение почек как следствие сахарного диабета;
- врожденные почечные пороки;
- обильное образование кист;
- почечнокаменная болезнь;
- травматические повреждения почек;
- онкологические заболевания.
До внедрения современных методов лечения при наступлении уремии больной не имел шансов на выживание. В настоящее время медицина способна продлить жизнь человека с почечной недостаточностью на долгие годы.
Сегодня существует только два способа лечения больных на пятой стадии почечной недостаточности: гемодиализ и трансплантация почки.
Гемодиализ – наиболее часто применяемый способ сохранения жизни тем пациентам, у которых отказали почки. Для выполнения этой процедуры применяется сложный аппарат, который, к сожалению, нельзя сделать портативным – таким, чтобы больной всегда мог носить его с собой. Для очищения крови человек должен посещать специализированное лечебное учреждение – диализный центр, к которому остается привязанным на всю оставшуюся жизнь.
При уремии очищение крови является обязательной процедурой. Больной должен проходить ее не реже раза в неделю. Опоздание даже на один день ставит его жизнь под угрозу.
При трансплантации функции пораженного органа принимает на себя здоровая почка, взятая от живого донора или трупа. Это более эффективный путь решения проблемы, чем гемодиализ, так как пациент перестает быть зависимым от процедуры, ограничивающей его свободу и создающей нагрузку на организм.
Согласно действующему законодательству, почка для пересадки может быть взята от живого человека, являющегося кровным родственником пациента, либо от трупа. Все другие способы получения материала для трансплантации являются незаконными.
Пересадка почки от родственника, добровольно отдающего орган, является наиболее предпочтительным вариантом, так как в этом случае риск отторжения на почве тканевой несовместимости минимален. При трансплантации почек от умерших людей основной проблемой является нахождение органов, наиболее совместимых с тканями пациента. По этой причине многие больные годами ожидают появления подходящего для трансплантации материала.
Теоретически возможно искусственное выращивание почки с использованием стволовых клеток самого пациента. В этом случае человек является одновременно и донором, и реципиентом. Но практическое внедрение такого подхода – дело отдаленного будущего.
Как проводится операция по пересадке почки

Почка – первый в истории орган, пересаженный от человека к человеку. Внедрению таких операций медицинскую практику предшествовал длительный период экспериментирования на животных, продолжавшийся с начала двадцатого столетия. Первая удачная пересадка человеческой почки была произведена в 1954 году американским хирургом Джозефом Мюрреем. В роли донора выступал брат пациента, страдающего неизлечимой почечной патологией. Это событие считается началом эры не только пересадки почек, но и трансплантологии вообще.
Успехи трансплантологии были напрямую связаны с достижениями в исследованиях совместимости тканей, разработке методов и средств подавления иммунной реакции организма на пересаженный орган и выработки эффективных способов консервации трупных органов.
Сегодня почечная трансплантация является весьма распространенной процедурой. Примерно 50% всех операций трансплантации составляет именно пересадка почки. Основной проблемой при этом является дефицит донорских органов – родственники не всегда готовы пожертвовать орган больному, а среди трупных органов трудно найти совместимый с тканями пациента. Потому очередь на пересадку почки весьма велика.
Трансплантация почки включает в себя два этапа:
- Подготовка пациента к операции.
- Собственно пересадка почки.
Подготовка к трансплантации почки
Первым шагом при подготовке к операции является выявление и устранение у пациента проблем, являющихся противопоказаниями к почечной трансплантации. К таковым относятся:
- Онкологические заболевания.
- Туберкулез в стадии обострения.
- ВИЧ-инфекция.
- Гепатиты.
- Серьезные сердечно-сосудистые патологии.
- Патологии дыхательной системы.
- Наркотическая зависимость.
- Психические расстройства.
Кроме того, в проведении операции отказывается больным с любым диагнозом, если врачи прогнозируют, что им осталось жить максимум 2 года.
Для исключения у пациента противопоказаний к пересадке применяются следующие диагностические методы:
- Анализ мочи.
- Анализ крови на биохимические показатели для выявления отклонений, характерных для соматических либо инфекционных болезней.
- Рентгенографическое исследование легких.
- Функциональная диагностика легких.
- Ультразвуковое исследование брюшной полости.
- Эндоскопическое обследование пищевода, желудка и двенадцатиперстной кишки.
- Электрокардиограмма.
При обнаружении отклонений в ЭКГ пациенту может быть назначено коронарографическое обследование – введение через катетер в коронарную артерию йодного красителя, обеспечивающего ее видимость на рентгеновском снимке.
Если противопоказаний к пересадке не выявлено, то следующим шагом является поиск донорского материала и проверка его тканевой совместимости.
- Гемодиализ.
- Обследование на наличие в организме возбудителей инфекционных заболеваний.
- Устранение заболеваний в ротовой полости.
- Отоларингологическое обследование.
- Гинекологическое обследование.
- Профилактическая вакцинация от инфекций.
- Лечение хронических патологий.
- Оперативное лечение ишемической болезни сердца, если таковая имеется.
- Удаление обеих почек (при невозможности купирования инфекционного воспалительного процесса в них).
Во время подготовки операции пациенту нужно подать документы в местный департамент министерства здравоохранения для того, чтобы получить квоту на бесплатную трансплантацию.
Пациента могут вызвать на операцию в любой момент, потому он должен пребывать в постоянной готовности к процедуре. После вызова больной должен отказаться от пищи и питья и незамедлительно приехать в лечебное учреждение.
Трансплантация почки от живого человека
Пересадка органов от живых доноров имеет следующие преимущества перед трансплантацией почек, взятых у трупа:
- Большая вероятность приживаемости даже при отсутствии генетической связи между донором и реципиентом.
- Отсутствует долгое ожидание подходящего материала.
- Возможность планирования операции.
- Возможность тщательно обследовать донора на пригодность его почек для трансплантации.
- Сокращение времени отсутствия кровоснабжения пересаживаемого органа.
Кроме того, при трансплантации от живого донора есть возможность провести операцию еще до наступления уремии и, соответственно, появления необходимости в гемодиализе. Тем самым снижается риск возникновения осложнений.
Согласно российскому законодательству, донором почки может быть только близкий генетический родственник пациента, не моложе восемнадцати и не старше шестидесяти пяти лет при условии его добровольного согласия.
Перед изъятием органа донора тщательно обследуют на предмет наличия у него тех патологий, при которых утрата почки вызовет фатальные последствии для организма. К таковым, в частности, относится повышенное артериальное давление. Очень важным является своевременное обнаружение скрытых патологических процессов в почках. Поскольку всю оставшуюся жизнь донор будет жить, имея только одну почку, этот орган должен быть изначально абсолютно здоров.
Как выполняется трансплантация почки
Пересадка почки может быть осуществлена ортотопическим и гетеротопическим способом. В первом случае здоровую донорскую почку помещают на место предварительно удаленной больной. Этот вариант трансплантации применяется редко из-за ряда его недостатков.
При гетеротопической трансплантации орган помещают в подвздошную область малого таза, выводя мочеточник в мочевой пузырь. Это более распространенный способ пересадки в силу его сравнительной технической простоты.
При пересадке почки применяется общий наркоз. Операция длится три-четыре часа. После трансплантации в зону хирургического вмешательства помещаются дренажные трубки, и на разрез накладываются швы.
Прогноз после пересадки почки
Как показывает статистика выживаемость после трансплантации почки напрямую зависит от того какой донорский орган использовался: живого человека, либо мертвого.
| Тип донора | 1 год | 3 года | 5 лет | 10 лет | |
| Живой донор | Выживание трансплантата | 95% | 88% | 80% | 57% |
| Выживание пациента | 98% | 95% | 90% | 64% | |
| Умерший донор | Выживание трансплантата | 90% | 79% | 67% | 41% |
| Выживание пациента | 95% | 88% | 81% | 61% |
Источник : SRTR – научный реестр реципиентов трансплантации
Жизнь после пересадки почки
После трансплантации пациента помещают на несколько дней в реанимационное отделение и ведут тщательное наблюдение за его состоянием. Трансплантированный орган становится полностью функциональным лишь спустя примерно неделю. До этих пор пациенту делают гемодиализ.
В случае благоприятного исхода операции пациента выписывают из больницы через три недели или через месяц.
Трансплантация почек обеспечивает улучшение качества жизни больного. Женщины с пересаженными почками могут даже стать матерями. Однако риск отторжения трансплантированного органа присутствует постоянно. Потому пациент должен строго следовать предписаниям врача. Немалую роль при этом играет соблюдение режима питания.
Диета после пересадки почки
Для обеспечения приживаемости пересаженного органа важен состав крови, на который существенно влияет питание. Потому для снижения риска отторжения столь важен оптимальный режим приема пищи.
Людям с пересаженной почкой лучше всего принимать пищу небольшими порциями по четыре-пять раз в день.
Диета после трансплантации почки подразумевает исключение из рациона таких продуктов, как
- спиртные напитки любой крепости;
- растворимый кофе;
- крепкий чай;
- газированные напитки;
- квас;
- кислая капуста;
- соления и консервированные продукты;
- копчености;
- пряности;
- острые и соленые сыры;
- сливочное масло;
- маргарин.
Не стоит употреблять блюда, жареные на масле. Их следует заменить тушеными, запеченными либо приготовленными на пару продуктами.
Необходимо свести к минимуму употребление соли, создающей нагрузку на почки. Также стоит воздерживаться от сахара, так как после пересадки почки высок риск сахарного диабета.
У людей с пересаженной почкой в рационе должна преобладать растительная пища. Нежелательно употреблять жирную мясную пищу – баранину, свинину, мясо утки и рыбу с высоким уровнем жирности. Можно есть мясо кролика, индюка, куриную грудку, нежирную говядину и телятину.
Сколько стоит пересадка почки
Почечная трансплантации – сложная операция, входящая в число высокотехнологичных медицинских процедур. Потому она не может стоить дешево. Однако в России есть возможность бесплатной пересадки. Каждый регион страны получает средства из госбюджета на бесплатные операции тем, кто в них нуждается.
К сожалению, выделяемых средств недостаточно для проведения операции всем больным. И многие оказываются перед выбором между ожиданием лучших времен и платной операцией, стоимость которой составляет порядка 20 тысяч долларов. Такую сумму нужно заплатить пациенту за саму процедуру, вне зависимости от происхождения трансплантируемого органа.
Где делают пересадку почки в России
Пересадкой почек в России на данный момент занимается огромное количество медицинских центров. Во многих городах страны данная процедура уже широко распространена.
| Пересадка почки в Самаре | Пересадка почки в Израиле |
Операция по пересадке почки в Москве доступна в следующих центрах:
- Отделение Пересадки Почки РНЦХ им. Б.В. Петровского РАМН
- НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России
- Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени
академика В.И. Шумакова - Федеральный медицинский биофизический центр имени А.И. Бурназяна
- Национальный медицинский исследовательский центр гематологии
Пересадка почки в Санкт-Петербурге:
- Военно-медицинская академии им. С. М. Кирова МО РФ
- Российский научный центр радиологии и хирургических технологий имени академика А.М. Гранова
- ГБОУ ВПО им. акад. И. П. Павлова
- Санкт-Петербургский научно-исследовательский институт скорой помощи им. И. И. Джанелидзе
- НМИЦ им. В. А. Алмазова
Пересадка почки в Нижнем Новгороде:
- ФБУЗ ПОМЦ ФМБА России
Как ни странно, но не только столичные центры попали в рейтинг лидирующих центров: Волжский центр трансплантации почки и диализа:
- Волгоградский областной уронефрологический центр г. Волжский, ул. имени генерала Карбышева, 86
Знаменитости, которым пересаживали почку
- Люси Дэвис – английская актриса 1973 года рождения. В 1995 году актрисе был поставлен диагноз почечная недостаточность. Спустя несколько лет ей потребовалась трансплантация почки. Донором в трансплантации выступила мать – Хейзел Джексон. Операция была проведена в 1997 году с успешным исходом. В период реабилитации у актрисы был диагностирован сахарный диабет.
- Трейси Морган – американский комик 1968 года рождения. Перенес пересадку почки в 2011 году. Донором выступила его девушку Таниша Холл.
Вам также может понравиться
Трансплантация эмбрионов
Лекарства после трансплантации

Пересадка сердца: первая операция, сколько стоит
5 комментариев к « Пересадка почки: операция, стоимость »
Андрей :
! Готов стать донором почки или фрогмента печени. Безвозмездно. Хочу помоч кому нибудь. Мне 37.группа крови 2 +
Готов стать донором почки 1 положительная 34 года +79019085848
Здравствуйте я хочу стать донором хочу продать свою почку +79775892285
Андрей :
Готов стать донором почки, группа крови 1+, 89956768216 ватсап
Андрей :
Здравствуйте, молодой человек, полностью здоровый, хочу пожертвовать свою почку, гр крови 1+, 89956768216,можно в ватсап
Источник: transplantaciya.com
Нашим партнерам

Регистр доноров кроветворных клеток и публичных банков пуповинной крови (краткое название Регистр доноров) – это некоммерческая организация, организованная в 2012 году Государственным бюджетным учреждением Самарской области «Клинический центр клеточных технологий» и Самарской областной общественной организацией помощи детям страдающими онкогематологическими заболеваниями «Виктория» для создания единого информационного пространства для нужд онкогематологической службы в поиске неродственных доноров кроветворных клеток. На сегодняшний день «Регистр доноров» является одним из крупнейших регистров на территории России, активно сотрудничает с ведущими Российскими и международными трансплантационными центрами и регистрам. С 2010 года подключен к международной базе BMDW, с 2013 года является полноценным организационным членом Европейской ассоциации по донорству костного мозга (WMDA), а в настоящий момент проходит первый этап международной аккредитации. Мы регулярно проводим донорские акции для привлечения новых доноров и развития донорского движения.
На сегодняшний день Регистр доноров — это
единиц пуповинной крови,
готовой для трансплантации
единиц пуповинной крови,
переданной для трансплантации
донаций от доноров
регистра
потенциальных доноров
