Трехступенчатый алгоритм действий при болях в животе

Почему обезболивающие не помогают
Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ. «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться!
Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики. И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Народные рецепты: как избавиться от пищевого отравления?
Что такое спазм?
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе.
Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов. Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются.
Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток.
Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками?
Газы, боль и тяжесть МИГОМ покинут желудок и кишечник, стоит только выпить 1 стакан с…
У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут.
Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Будьте внимательны! Берегите себя!
304 [TIMESTAMP_X] => 2019-10-28 10:43:57 [IBLOCK_ID] => 21 [NAME] => URL исходной статьи [ACTIVE] => Y [SORT] => 500 [CODE] => source_url [DEFAULT_VALUE] => [PROPERTY_TYPE] => S [ROW_COUNT] => 1 [COL_COUNT] => 30 [LIST_TYPE] => L [MULTIPLE] => N [XML_ID] => 304 [FILE_TYPE] => [MULTIPLE_CNT] => 5 [TMP_ID] => [LINK_IBLOCK_ID] => 0 [WITH_DESCRIPTION] => N [SEARCHABLE] => N [FILTRABLE] => N [IS_REQUIRED] => N [VERSION] => 1 [USER_TYPE] => [USER_TYPE_SETTINGS] => [HINT] => [PROPERTY_VALUE_ID] => 364096 [VALUE] => https://life24.pro/health/261258681/ [DESCRIPTION] => [VALUE_ENUM] => [VALUE_XML_ID] => [VALUE_SORT] => [VALUE] => https://life24.pro/health/261258681/ [DESCRIPTION] => [NAME] => URL исходной статьи [DEFAULT_VALUE] => ) —>
Ссылка на публикацию: life24.ru
Код вставки на сайт
Трехступенчатый алгоритм действий при болях в животе

Почему обезболивающие не помогают
Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ. «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться!
Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики. И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Что такое спазм?
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе.
Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов. Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются.
Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток.
Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками?
У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут.
Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Будьте внимательны! Берегите себя!
Источник: www.sechenov.ru
Как сохранить здоровье ЖКТ при приеме лекарств?
Токсичное действие лекарств на желудочно-кишечный тракт является распространенной и серьезной медицинской проблемой. Впечатляет количество препаратов, способных нанести вред ЖКТ. Некоторые из препаратов способны вызывать поражение сразу нескольких отделов в системе пищеварения. Последствия лекарственной токсичности разнообразны и могут варьироваться от незначительной патологии, например, диареи, вызванной лекарственными препаратами и обычно проходящей после их отмены, до желудочно-кишечного кровотечения или перитонита. В этой статье изложены основные виды лекарственных поражений ЖКТ, а также способы их предотвращения и лечения.
Лекарственное поражение пищевода и желудка

Механизмы лекарственных поражений желудка могут быть различными в зависимости от применяемого препарата и длительности его приема. Одни могут приводить только к функциональным нарушениям в работе желудка, т.е. влияют на его сократительную способность или на выработку железами желудка ферментов для пищеварения (соляной кислоты и пепсина), другие – к нарушению защитных свойств его слизистой оболочки, третьи – к ее выраженным органическим изменениям в виде воспаления, эрозий и язв. В подавляющем большинстве случаев прием лекарственных препаратов сопровождается именно функциональными нарушениями. Они проявляются в основном признаками нарушения пищеварения – неприятными ощущениями, тяжестью, чувством переполнения в верхней части живота (эпигастральной области), а также тошнотой и/или рвотой. Такие побочные эффекты, как правило, не сильно выражены и не требуют дополнительного вмешательства, поскольку проходят самостоятельно с уменьшением дозы препаратов или прекращения их приема.
Значительно большего внимания гастроэнтерологов заслуживают медикаменты, вызывающие органические поражения желудка (лекарственные гастропатии) – воспалительные заболевания желудка с повреждением слизистой (эрозии и язвы). Самые известные и часто применяемые среди таких лекарств – это нестероидные противовоспалительные препараты (НПВП). Их эффективность для снятия боли и жара, а также широкое и часто бесконтрольное применение, особенно в последние годы, привели к распространению НПВП-гастропатий, сопровождающихся образованием эрозий и язв слизистой желудка, а в более редких случаях желудочно-кишечными кровотечениями. Также НПВП могут вызывать обострение уже имеющихся хронических заболеваний — гастроэзофагеальной рефлюксной болезни (ГЭРБ) и язвенной болезни.
Кроме НВВП, повреждающее действие на желудок могут оказывать глюкокортикоиды (гормоны), антикоагулянты (влияющие на свертывающую систему крови) и препараты для лечения гипертонической болезни.
К факторам риска развития НПВП-гастропатии относятся
- язвенная болезнь в истории болезни у пациента или у близких родственников;
- сочетание двух и более токсичных для слизистой препаратов – например, НПВП и антикоагулянтов или аспирина;
- высокие дозы НПВП и прием их более недели;
- инфицирование Хеликобактер пилори.
С целью профилактики любых лекарственных поражений желудка необходимо пройти видеогастроскопию и диагностику Хеликобактер пилори, а также получить консультацию гастроэнтеролога для снижения риска развития этих состояний.
Лекарственное поражение печени

Печень – главный орган, участвующий в обезвреживании и безопасном выведении остатков лекарственных препаратов из нашего организма. В некоторых случаях в процессе химических реакций, происходящих в печени при ее «очистке», образовываются вещества, повреждающие клетки печени и вызывающие их воспаление и гибель – лекарственный или медикаментозный гепатит.
К самым распространенным препаратам, побочное действие которых, может вызывать лекарственный гепатит, относятся:
- антибиотики, противомикробные и противогрибковые средства
- противотуберкулезные препараты;
- препараты для заместительной гормональной терапии;
- нестероидные противовоспалительные средства;
- противоэпилептические, противосудорожные средства;
- противоаритмические препараты и лекарства для снижения артериального давления.
Кроме того, поражение печени могут вызывать БАДы, фитопрепараты и диетические добавки.
Подробнее о лекарственном поражении печени читайте в нашей статье «Когда и как защищать печень при приеме лекарств?».
Лекарства и желчнокаменная болезнь
Одним из факторов риска загущения желчи и образования «камней» в желчном пузыре является длительный прием следующих препаратов:
- комбинированные оральные контрацептивы;
- препараты для заместительной гормональной терапии;
- фибраты для коррекции нарушений обмена холестерина;
- сосудорасширяющие (влияющие на частоту сердечных сокращений) – «блокаторы кальциевых каналов».
Поэтому если вам назначены подобные препараты, рекомендуем проходить УЗИ брюшной полости не реже чем один раз в год. При обнаружении признаков взвеси «песка», «хлопьев» желчи в полости желчного пузыря необходима консультация гастроэнтеролога для подбора профилактической терапии.
Лекарственное поражение кишечника

Поражение кишечника на фоне приема лекарственных препаратов может сопровождаться как функциональными нарушениями, которые не сопровождаются поражением органа, так и нарушениями, приводящими к повреждению слизистой кишечника. Основные симптомы лекарственного поражения кишечника – вздутие и боль в животе, а также понос, беспокоящие часто в ночные часы. Ряд лекарств и, в частности, влияющие на частоту сердечных сокращений, назначаемые в кардиологии, некоторые слабительные и стимуляторы двигательной активности желудочно-кишечного тракта могут вызывать диарею, усиливая моторику кишечника без повреждения его слизистой. И, наоборот, блокаторы кальциевых каналов, антихолинергические препараты (например, противоаллергические; лекарства, используемые в лечении паркинсонизма или при введении в наркоз), трициклические антидепрессанты (к примеру, многим известный амитриптилин), препараты висмута (де-нол для лечения эрозий, язв), железа, опиоидные анальгетики для лечения боли замедляют моторику и могут способствовать запорам.
Чаще всего нарушения в работе кишечника, связанные с составом его микрофлоры и повреждением слизистой, могут быть результатом побочного действия антибиотиков. Лечение этими препаратами может сопровождаться
- нарушением состава кишечной микрофлоры;
- ассоциированной с приемом препарата диареей;
- чрезмерным выделением жира с каловыми массами;
- снижением уровня ферментов, участвующих в расщеплении углеводов;
- истончением слизистой кишечника.
Кроме антибиотиков нарушение состава кишечной микрофлоры может вызывать длительный прием ингибиторов протонной помпы (ИПП) – лекарств, подавляющих выработку желудочной кислоты.
Менее известные побочные действия, также вызывающие повреждение слизистой кишечника, имеют НПВП. Поражение слизистой распространяется не только на начальный отдел кишечника – двенадцатиперстную кишку, но и другие отделы тонкой и толстой кишки, вызывая воспаление, эрозии, язвы, а в некоторых случаях кишечное кровотечение и кишечную непроходимость.
Кроме того, прием слабительных препаратов, содержащих алоэ, крушину, производные химических соединений с красителями (антрахиноновые и фенолфталеиновые), и в особенности длительный, может вызывать:
- понос;
- потерю минералов (калия, натрия);
- обезвоживание;
- нарушение всасывания кишечника;
- потемнение до черноты слизистой толстой и прямой кишки (меланоз кишечника).
Поэтому рекомендуем при хронических запорах обращаться к врачу, подробнее о причинах и способах лечения запоров читайте в нашей статье «Запор как болезнь цивилизации».
Повышают риск развития лекарственного поражения кишечника нарушение состава кишечной микрофлоры, сопутствующие заболевания, доза лекарства, длительность приема, пожилой возраст и количество принимаемых препаратов.
Диагностика заболеваний кишечника, связанных с приемом лекарств, часто затруднена, так как они схожи с другими кишечными заболеваниями. Кроме того, нет достаточного количества эффективных средств для лечения таких состояний. Поэтому важна профилактика лекарственного поражения кишечника, особенно для пациентов, входящих в группу риска. Они нуждаются в консультации гастроэнтеролога до начала терапии для оценки этих рисков и их предотвращения.
Представленные данные свидетельствуют о том, что частым осложнением приема различных препаратов являются лекарственные поражения ЖКТ и печени, которые могут иметь различные причины и сопровождаться разнообразными симптомами и жалобами, в том числе, и бессимптомное течение.
Предотвратить лекарственное поражение ЖКТ и печени при назначении лекарственных препаратов поможет врач-гастроэнтеролог, который перед началом лечения учтет возможность развития побочных эффектов и факторов риска и назначит поддерживающую терапию. Особенно важно проконсультироваться с гастроэнтерологом, если лекарственная терапия препаратами с возможностью повреждающего действия на ЖКТ назначается на длительный срок, а также людям, уже имеющим заболевания пищеварительной системы. Получить консультацию гастроэнтеролога, специализирующего на диагностике и лечении лекарственного поражения ЖКТ и печени можно в Гастроэнтерологическом центре Эксперт.
Источник: gastroe.ru
Нарушение работы ЖКТ причины, способы диагностики и лечения
Нарушение работы ЖКТ – неприятный симптом, возникающий при отравлении, приеме некоторых медикаментов и заболеваниях органов пищеварения. От частого употребления острой пищи бывает гастрит. Если боль в животе появилась после еды – это признак панкреатита. Расстройство кишечника нередко вызывает хронический колит.
Поделиться:

Причины нарушения работы ЖКТ
- неправильное питание – переедание или прием тяжелой пищи, голодание, перекусы на ходу, несбалансированный рацион и плохо очищенная вода приводят к нарушению работы желудка;
- неблагоприятная экология;
- частые стрессы;
- вредные условия труда;
- курение и злоупотребление алкоголем;
- аутоиммунные нарушения;
- прием антибиотиков, гормональных и противовоспалительных препаратов;
- наличие избыточного веса;
- дефицит витаминов и микроэлементов;
- генетическая предрасположенность;
- заболевания ЖКТ.
Статью проверил
Бортневский А. Е. Рентгенолог • стаж 17 лет
Дата проверки: 24 Марта 2021 года
Дата обновления: 31 Декабря 2022 года
Симптомы нарушения работы ЖКТ
К типичным симптомам нарушений работы желудочно-кишечного тракта относятся:
- изжога;
- вздутие живота;
- отрыжка;
- запор или диарея;
- тошнота;
- рвота.
Реже возникают такие симптомы, как нарушение глотания, слизистые или кровяные примеси в кале, отек языка, горький привкус во рту, зуд кожи и другие аллергические проявления. При язве желудка человека беспокоят острый болевой синдром в левом подреберье, общая слабость, понос и рвота. Для гастрита и дуоденита характерны ноющие и тянущие боли в верхней части брюшной полости, тошнота и рвотные позывы, нарушение стула и тяжесть в животе.
Грыжа пищевода сопровождается болевыми ощущениями в эпигастральной области после приема пищи или при резкой смене положения тела.
Если у пациента воспаления тонкого или толстого кишечника, то диарея отмечается до 15 раз в день, возникает головокружение, снижение артериального давления, тошнота и резкая слабость. Он жалуется на метеоризм, тремор конечностей, учащенное сердцебиение и боль при пальпации.
При нарушении микрофлоры кишечника наблюдается вздутие живота, схваткообразные приступы боли, аллергические реакции и диспепсические расстройства.
Методы диагностики
При выявлении любых отклонений в функционировании ЖКТ следует обратиться к гастроэнтерологу. Он проводит осмотр и пальпацию больного участка, затем назначает современные инструментальные методы для подтверждения предполагаемого диагноза. Для исследования желудка применяется гастроскопия. Она необходима перед плановой операцией, при болезнях органов пищеварения и при сильной потере массы тела.
При подозрении на дуоденит врач направляет пациента на дуоденальное зондирование и биохимический анализ крови.
Изучить состояние слизистых оболочек желудка и диагностировать их нарушения можно с помощью рентгеноскопии. Ее назначают при постоянной изжоге, примесях крови в кале, резком снижении веса и отрыжке.
При хроническом гастрите и язвенной болезни желудка требуется исследование желудочного сока. Также любое обследование включает анализ крови и кала. По их результат можно оценить функциональные особенности органов и определить стадию воспаления.
Для диагностики заболеваний ЖКТ в сети клиник ЦМРТ используют следующие методы исследований:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
УЗДС (дуплексное сканирование)
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
УЗДГ (ультразвуковая допплерография)
К какому врачу обратиться
Если вас беспокоит боль в животе, тошнота, нарушения стула, запишитесь на приём к гастроэнтерологу. Врач подскажет, как снять неприятные симптомы, и подберёт лечение болезни, которая их провоцирует.
Ключкина Екатерина Николаевна
Врач ЛФК • Реабилитолог стаж 8 лет
Кандидат медицинских наук
Хачатрян Игорь Самвелович
Ортопед • Хирург • Флеболог стаж 9 лет
Шехбулатов Арслан Висрадиевич
Невролог стаж 8 лет
Главный врач ЦМРТ Москва
Тремаскин Аркадий Федорович
Ортопед • Травматолог стаж 8 лет
Профессор • Доктор медицинских наук
Ефремов Михаил Михайлович
Невролог • Остеопат • Реабилитолог • Вертебролог • Рефлексотерапевт стаж 37 лет
Шантырь Виктор Викторович
Ортопед • Травматолог стаж 41 год
Кандидат медицинских наук
Врач высшей категории
Бурулёв Артём Леонидович
Рентгенолог стаж 28 лет
Шайдулин Роман Вадимович
Массажист стаж 19 лет
Врач первой категории
Саргсян Арцрун Оганесович
Врач УЗИ стаж 11 лет
Ливанов Александр Владимирович
Невролог • Остеопат • Мануальный терапевт стаж 28 лет
Соловьев Игорь Валерьевич
Невролог стаж 8 лет
Кандидат медицинских наук
Кученков Александр Викторович
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач стаж 24 года
Яровский Ярослав Иванович
Ортопед • Травматолог стаж 4 года
Славин Дмитрий Вячеславович
Невролог • Рефлексотерапевт стаж 9 лет
Громов Алексей Вячеславович
Массажист • Инструктор ЛФК стаж 28 лет
Коновалова Галина Николаевна
Невролог стаж 43 года
Лечение заболеваний ЖКТ
Лечение патологий желудка и кишечника требует комплексного подхода. При острой форме гастрита назначают антибиотики, если заболевание было вызвано инфекцией. Если у пациента выявлены аллергические реакции, то в курс лечения включают антигистаминные средства. При попадании в желудок токсинов потребуется прием адсорбентов.
Для устранения тошноты и рвоты используют прокинетики. Избавиться от боли можно с помощью спазмолитиков и анальгетиков. Для уменьшения повреждений слизистой применяют антациды.
Если диагностирован дуоденит, то назначают антибактериальные препараты. Для нормализации кислотно-щелочного баланса потребуются антисекреторные средства. Сохранить полезную микрофлору кишечника помогут пробиотики.
При расстройствах нервной системы используют седативные препараты. Для улучшения проходимости кишечника полезно принимать лекарства, связывающие желчь, в комплексе с антисептиками и прокинетиками.
Если у пациента обнаружен дисбактериоз, то вылечить неприятные симптомы помогут кишечные антисептики, пребиотики или пробиотики. Для повышения защитных свойств организма рекомендуется прием иммуномодуляторов.
Для лечения нарушений работы ЖКТ врачи сети клиник ЦМРТ применяют такие методы:
Источник: cmrt.ru
Жизнь после резекции желудка
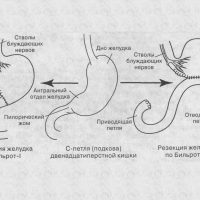
Что происходит с человеком после резекции желудка? Резекция желудка — это хирургическое лечение некоторых болезней желудка (язвы желудка осложненной, опухоли желудка и др.).
В зависимости от характера операции может быть тотальное удаление желудка, резекция по Бильрот I, резекция по Бильрот II и другие модификации операций. В ранние сроки после операции осуществляются различные медикаментозно-диетические мероприятия в стационаре.
Мы же поговорим об образе жизни пациентов, которые перенесли операцию на желудке 5-6 месяцев назад. Скажу сразу, операция на желудке — это не приговор. Жизнь после резекции желудка — это многолетнее внимательное отношение к себе, хорошее качество жизни, правильное питание.
После операции изменяются анатомические особенности желудочно-кишечного тракта, изменяются и процессы пищеварения в нем.
Напомню, желудок — это орган, куда поступает пища из ротовой полости. Она подвергается депонированию, механической и химической обработке и эвакуации содержимого желудка в кишечник. Продолжительность нахождения пищи в желудке от 1 до 3 часов в зависимости от характера ее.
После операции выпадают все функции желудка. Азотистые вещества белковой пищи быстро всасываются в кровь, что приводит к нарушению усвоения азота тканями организма, и азот выделяются с мочой. Нарушается азотистый баланс у больных после операции, он становится отрицательным, т.е. с мочой выделяется больше азота, чем поступает с белковой пищей. Это приводит к похуданию, слабости.
Хирурги должны всегда предупредить больного, которому предстоит операция на желудке, что потерянную до и после операции массу тела не удастся восстановить, она останется сниженной, но это не главное, основу составляет хорошее качество жизни, работоспособность.
Как происходит функционирование ЖКТ после резекции желудка
Желудок принимает участие в кроветворении, в клетках слизистой желудка вырабатывается внутренний фактор Кастла – фермент, который переводит витамин В12 пищи в усвояемую форму. Без внутреннего фактора витамин В12 не всасывается и не попадает в кровоток, а выводится с калом.
Источником витамина В12 является животная пища, растительных поставщиков В12 нет.
Более подробно о В12 дефицитной анемии читать статью в ЗОЖ «Красный витамин и малокровие (если кровь на голодном пайке)» или на сайте.
Первый удар от приема пищи получает кишечник, в первую очередь тонкая кишка — эта наиболее обширный орган пищеварительной системы человека. В ней под действием ферментов поджелудочной железы, желчи кишечного сока происходят основные процессы пищеварения, превращающие продукты питания в простые компоненты, которые способны усваиваться организмом, определять состояние обменных процессов и, в конечном счете, здоровье человека.
Поджелудочная железа. В ней вырабатывается 1.5-2.0 литра панкреатического сока, имеющего рН 7.5.
Основная часть панкреатического сока представляет собой панкреатические ферменты (трипсин, химотрипсин, эластазу, карбоксипептидазы, панкреатическую липазу, фосфолипазы и др.) Панкреатический сок содержит огромный спектр ферментов, переваривающих практически все составляющие (макронутриенты) пищи, употребляемой человеком. Эти ферменты образуются только в поджелудочной железе. Практически поджелудочная железа берет на себя функции желудка в переваривании белковой пищи.
Толстая кишка — осуществляет остаточное окончательное переваривание пищи, выделение и всасывание воды, электролитов, газов, формирование и эвакуацию каловых масс.
Большую роль играет кишечная микрофлора, ферменты которой утилизируют пищеварительные ферменты, выделенные органами пищеварения. Продукты распада ферментов и желчных кислот всасываются в кровь и возвращаются в органы пищеварения для повторного синтеза пищеварительных ферментов и кислот.
Как правильно питаться после резекции желудка
Теперь, поняв, какая нагрузка ложится на органы пищеварения, можно перейти к правилам здорового образа жизни и главное, питания.
- Первая стадия пищеварения начинается в ротовой полости, где пища подвергается механической обработке и пропитывается слюной. Благодаря ферментам слюны облегчается переваривание пищи в желудочно-кишечном тракте. Под действием ферментов слюны в ротовой полости всасываются простые сахара. Жевать надо медленно, не торопясь, если зубы хорошие, то можно пожевать кусочек мяса.
- Есть надо часто, 5-6 раз в сутки, соблюдая ритм поступления пищи в пищеварительный тракт.
- Надо следить за количеством принятой пищи в один прием, объем должен составлять не более 1 стакана (200 мл).
Как должно измениться соотношение ЖБУ после операции на желудке

В состав питания необходимо вводить повышенное количества белка(до 150 граммов), витаминов.
Среди белков имеется иерархия необходимости ферментов для их переваривания: легче всего переваривается белок куриного яйца, затем идет молочный белок, который по пищевой ценности стоит на одном из первых мест. Далее идет белок рыбы и затем белки курицы, индейки, мяса животных. Последние требуют достаточно много ферментов, поэтому лучше готовить их в обработанном термически виде. Кулинарная обработка значительно увеличивает перевариваемость, а с ней и биологическую ценность белков.
Количество углеводов следует ограничиватьдля предупреждения нарушений углеводного обмена, возникновения демпинг-синдрома. Уменьшение углеводов позволяет уменьшить объем вводимой пищи.
Углеводы — это основной источник энергии для организма человека. Источниками углеводов в питании являются продукты растительного происхождения: хлеб вчерашний, крупы, картофель, овощи, фрукты, ягоды, а также сахар, мед, молочный сахар в молоке.
Давно известно, пищеварительные железы адаптируются к составу пищи: при изменении соотношения белков, жиров и углеводов в пище адекватно изменятся состав панкреатического сока.
Усвоение пищевых белков зависит от соотношения всех пищевых веществ в рационе, в первую очередь, жиров, углеводов, витаминов, минералов.

Жиры– поддерживают постоянно происходящие в организме процессы обмена веществ. Жиры необходимы как животные, так и растительные в небольших количествах. Важно, что с жирами в организм поступают витамины А, Е, Д и К, которые не растворяются в воде.
После операции на желудке пищевой рацион должен быть полноценным и содержать достаточное количество витаминов.Особенно обратить внимание на витамин В12 и фолиевую кислоту, особенно при наличии у пациента анемии (см. выше).
В виду часто наблюдаемого снижения аппетита после операции в пищевой рацион следует вводить продукты повышенной калорийности.Необходимы мясные и рыбные кнели, сливочное масло, сливки, бульоны. Разрешается употреблять молочные продукты, творог, сметану, яйца (всмятку). Включать в рацион проваренные и протертые каши, овощные и фруктовые пюре, печеные овощи и фрукты, тушеные овощи, кисели, компоты, желе, студень.
Три правила питания после операции на желудке
Опыт показывает, что даже при тотальном удалении желудка кишечник и поджелудочная железа хорошо компенсируют недостаток желудочного пищеварения. Если появляются отрыжки, горькие срыгивания, следует ограничить сливки, сметану, кислые и соленые блюда. Они усиливают эти явления. Их можно заменить на желе, студень, кисели и т.д.
На усвоение пищи оказывают влияние три наиболее общие закономерности:
1. соотношение между химическим составом пищи и ферментами пищеварительного тракта,
2. сбалансированность состава пищи по незаменимым факторам питания, и, наконец,
3. соблюдение определенного физиологического ритма поступления пищи в организм, т.е. строгого режима питания.
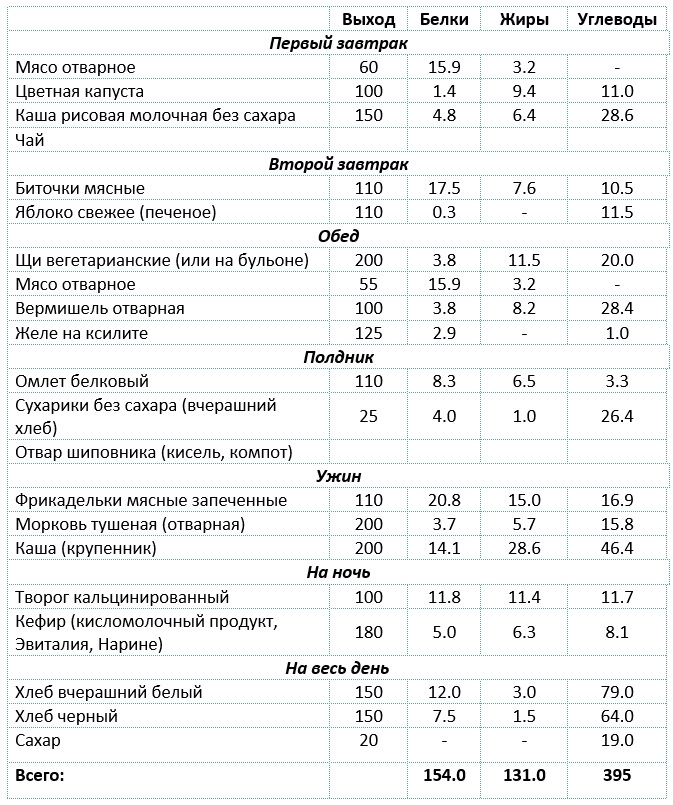
Примерное меню на один день после резекции желудка
Приведу примерное меню на один день для больных, перенесших операцию на желудке (в граммах). (Источник — Покровский с соавторами)
Названные выше кисломолочные продукты ЭВИТАЛИЯ, НАРИНЕ – это отечественные закваски для приготовления кисломолочных продуктов домашних условия.
Как жить после операции на желудке
Несколько медицинских советов.
1. Необходимо слушать своего врача: вовремя проходить обследования желудочно-кишечного тракта, сдавать анализы, сообщать врачу о своем самочувствии и появлении новых жалоб со стороны желудочно-кишечного тракта.
2. Необходимо провести исследования крови на предмет анемии: гемоглобин, эритроциты, ферритин, сывороточное железо, витамин В12 и фолиевая кислота. Сразу после операции чаще выявляют железодефицитную анемию, а с годами развивается В12-фолиевая анемия.
3. Для улучшения переваривания животного белка показано использование ферментных препаратов. Например, Креон -10 (25) тыс. во время обеда – капсулу следует раскрыть и высыпать мелкие капсулы в гарнир. Прием длительный.
4. Выше отмечалось значение микрофлоры толстой кишки для здоровья человека на процессы пищеварения и иммунную систему. Необходимо исследовать состояние микрофлоры – сделать анализ кала. Следуеит применять после анализа пробиотики в жидкой форме (Бифидум-БАГ, Трилакт в течение 3-4 недель) или капсулы Примадофиллюс – бифидум по 1 капсуле с утра первый курс 1 месяц, затем короткие курсы по 1 капсуле 10 дней каждого месяца до 6 месяцев.
5. При появлении запоров, т.е. если стула не бывает более 3 суток необходимо отрегулировать работу кишечника: стул должен быть в одно и тоже время. Можно применять глицериновые свечи за 30 минут до стула, соблюдать водный режим. Льняное масло использовать не надо. Если говорить о препаратах, то здесь могут помочь Дюфалак в индивидуальной дозе, препараты, содержащие подорожник – Фитомуцил, Мукофальк, также в индивидуальной дозе.
Поделиться:
Источник: bredihina.ru
