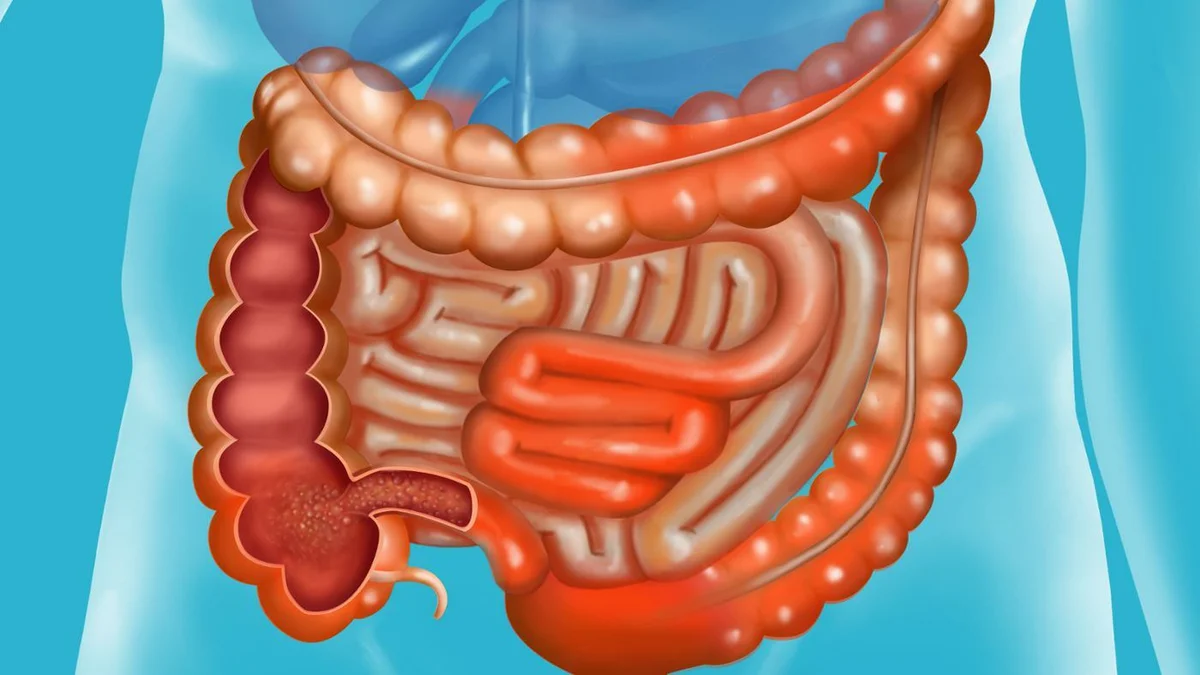
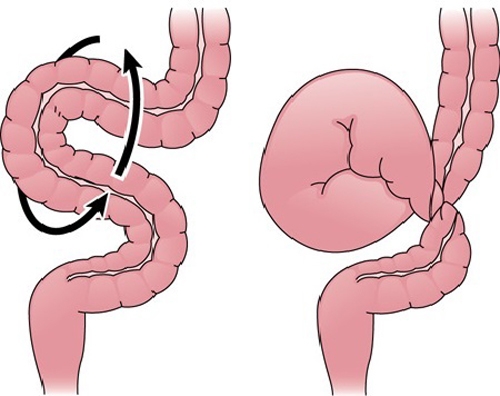
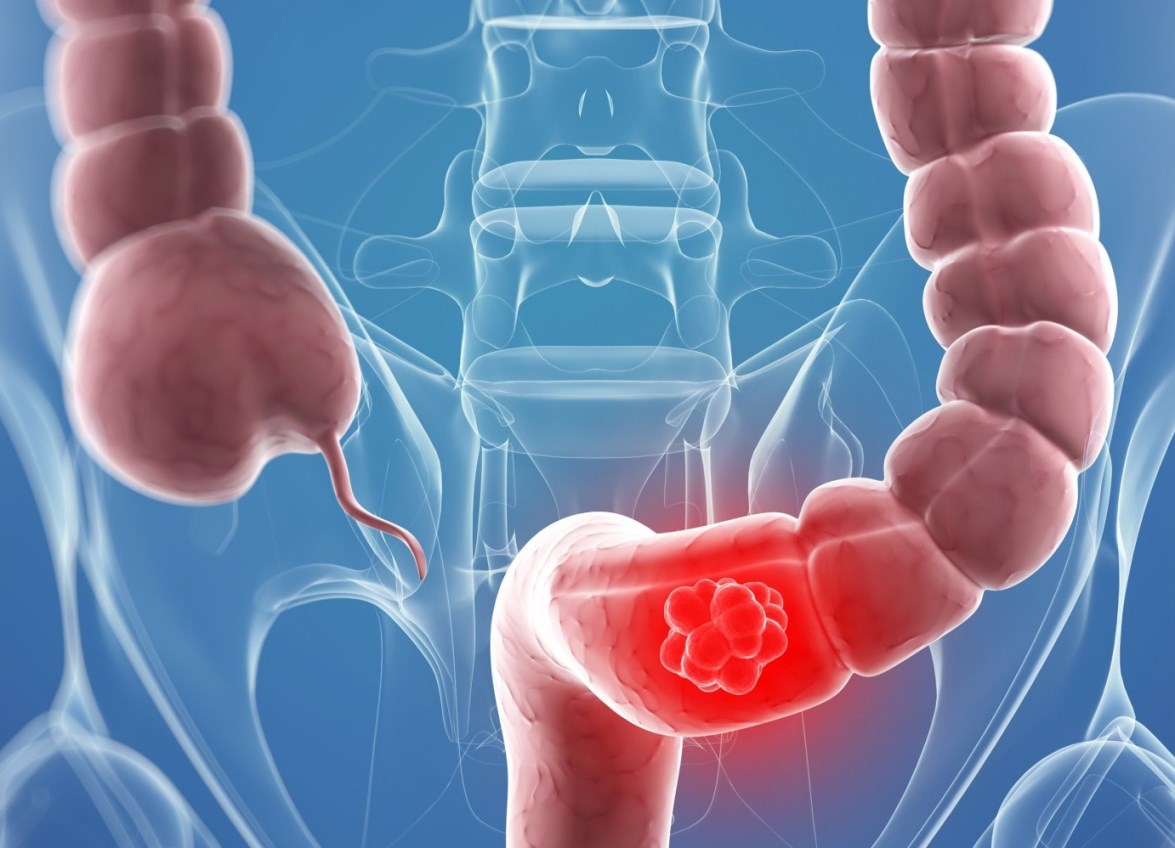
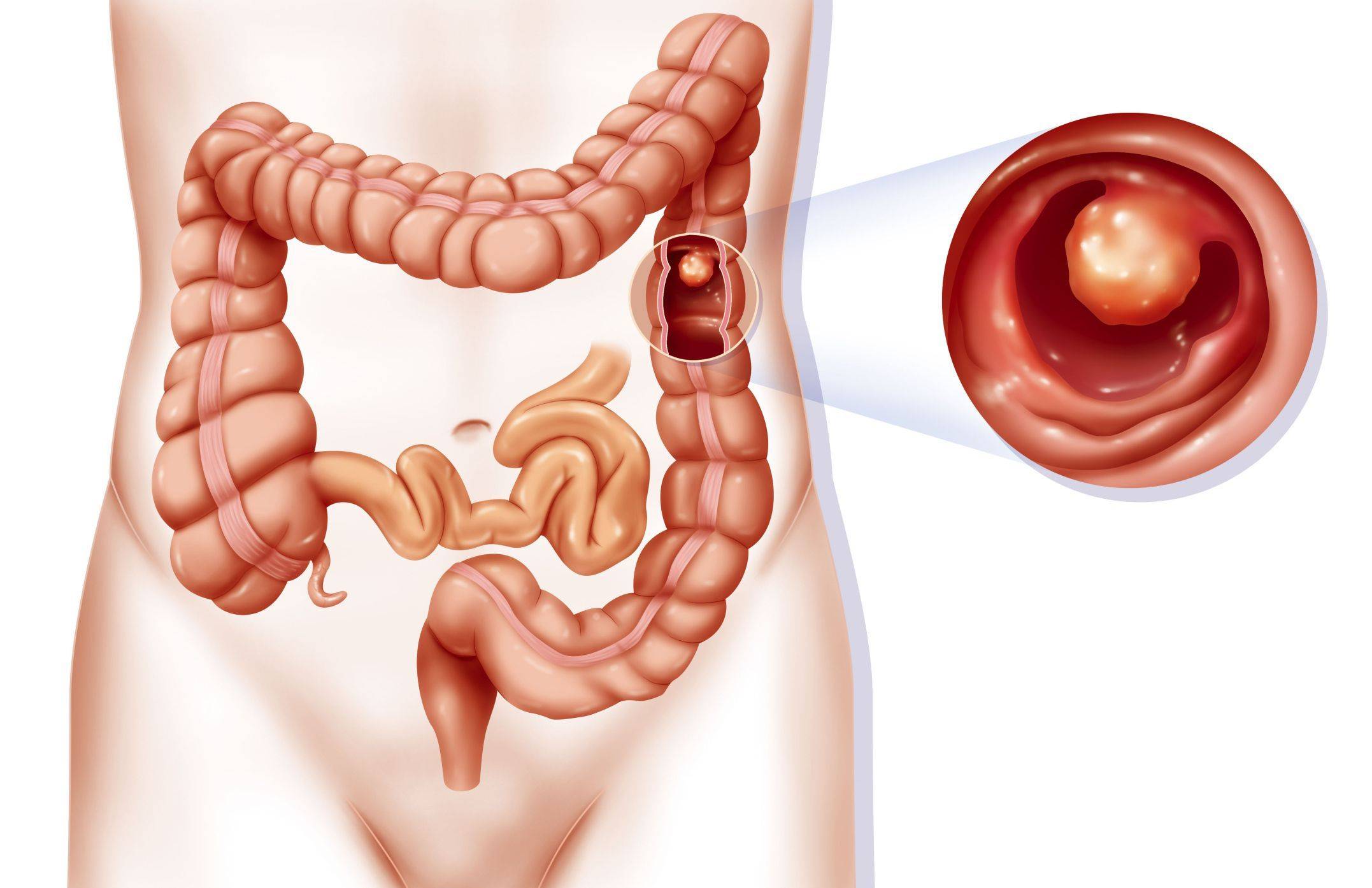
Заворот кишечника

Кишечная непроходимость – это патологическое состояние, ведущее к нарушению пассажа пищевого комка по кишечнику, расстройству кровообращения, интоксикации организма, а при неблагоприятном исходе к омертвению и перфорации участков кишечной стенки и гибели человека. Одна из причин непроходимости – заворот кишечника – ситуация, когда часть толстой или тонкой кишки перекручивается вокруг собственной оси или вокруг оси брыжейки. Места перекрута становятся зажимом не только для пищевой массы, но и для нервных волокон, кровеносных и лимфатических сосудов. Записаться на консультацию
Причины заворота кишок и факторы риска
- физические: травма живота, удар об воду, резкий поворот тела, вынужденная непривычная поза, сдавление, сотрясение, подъем тяжестей;
- пищевые: переедание, особенно после длительного голодания, употребление незнакомой экзотической пищи, большое количество труднопереваримой клетчатки в рационе, продолжительный голод;
- органические: спаечные процессы, пупочная грыжа, новообразования, нарушение иннервации кишечника вследствие поражения центральной нервной системы, беременность;
- химические: отравление свинцом или лекарственными препаратами.
При анализе данных о пациентах были выявлены факторы, увеличивающие вероятность возникновения перекручивания кишок:
ТРИ ТОЧКИ и ваш ЖЕЛУДОК будет здоровым — Му Юйчунь о Здоровье
- возраст старше 55 лет (заворот сигмовидной кишки часто возникает у пациентов старше 60 лет, ободочной и слепой кишки – после 50 лет);
- регулярные запоры или поносы;
- малоподвижный образ жизни;
- тяжелый физический труд;
- фанатичная приверженность различным системам голодания для похудения, нерегулярное питание;
- переедание, особенно перед сном.

Основные симптомы
Заворот кишечника – состояние опасное для здоровья и жизни, поэтому при первых же признаках недомогания следует обращаться за врачебной помощью.
Симптомы по степени их появления и нарастания:
острая, схваткообразная боль в животе
в течение суток боль становится постоянной и труднопереносимой, может дойти до состояния шока
асимметрия контуров живота, вздутие
тошнота,многократная рвота (может быть с желчью, а в тяжелых случаях с запахом или примесью кала)
слабость, бледность, низкое артериальное давление, учащенный пульс
головная боль, головокружение, возможно спутанное сознание (и другие признаки интоксикации)
обезвоживание (сухие и потрескавшиеся губы, вязкая слюна, тусклая кожа)
Патология развивается быстро и состояние больного стремительно ухудшается. Человек погибнет в течение 2–3 суток, если не будет оказана экстренная медицинская помощь.

Что делать, если стоит желудок?
Записаться на консультацию
Оставьте заявку и наши врачи ответят на все ваши вопросы!
Как развивается заболевание
При полном перекрытии просвета кишки пищевые массы и газы не могут выйти естественным путем. Кишечник сокращается, пытается продвинуть содержимое, но не может. Возникают острые приступообразные боли. Накапливается газ и продукты распада, отравляется нервная система.
Зажатый участок кишки начинает раздуваться от брожения (отсюда постоянная сильная боль и визуальное увеличение живота). Нарушается кровоток и передача нервного импульса.
Прекращается перистальтика. Поскольку нет кровоснабжения, ткань не получает кислород и гибнет. Образуются зоны омертвения. Стенка кишечника разъедается, разрывается, и содержимое патологического очага – изливается в брюшную полость, нарушая внутреннее равновесие в брюшине и обсеменяя все органы бактериями, вызывая воспаление (перитонит).
Диагностика
Врач-хирург Юсуповской больницы проводит визуальный, мануальный и инструментальный осмотр, собирает анамнез и направляет на дальнейшее обследование.

Подтвердить или опровергнуть кишечную непроходимость по причине заворота кишечника можно при помощи:
- рентген контрастного исследования с барием;
- ультразвуковой диагностики;
- эндоскопии;
- лапароскопии;
- лабораторной диагностики.
Специализированных лабораторных тестов нет, но общий анализ и биохимия крови могут показать глубину интоксикации и воспалительного процесса.
Лечение
Поскольку состояние пациента при кишечной непроходимости быстро ухудшается, применяется только хирургическое лечение заворота кишок. Операция полостная, хирург вручную расправляет образовавшуюся петлю кишечника; в зависимости от стадии развития процесса иссекает зоны поражения или весь раздувшийся участок; возвращает функциональное состояние.
заворот кишок операция
Для успешного лечения и восстановления после операции врачами Юсуповской больницы применяется назоинтестинальный зонд. Он вводится во время операции, после всех основных хирургических манипуляций. Зонд пропускается через пищевод и желудок в оперированный отдел кишечника и находится там до восстановления иннервации, моторики и кровообращения, поддерживая правильное положение и свободный просвет кишки. Под наблюдением врача извлекается через 3–7 дней.
Медикаментозное лечение носит симптоматический характер: обезболивание, снятие спазмов и позывов к рвоте, восстановление водно-солевого баланса.
В терапевтических целях используются и сифонные клизмы.





Последствия
Заворот кишок может повторяться, поэтому следует неукоснительно выполнять рекомендации лечащего врача, особенно на стадии реабилитации. Придерживаться назначенной диеты и физических нагрузок.
Любая внутрибрюшная операция может послужить причиной образования спаек. Поэтому, помимо соблюдения режима питания и активности, нужно периодически проходить профилактические медицинские осмотры и своевременно обращаться к врачу.
Важность специализированной медицинской помощи
При завороте кишечника счет идет на часы, поэтому, чем раньше пациент обратиться за медицинской помощью, тем меньше необратимых процессов произойдет и легче будет устранить болезнь. Попытки прибегнуть к самолечению в этой ситуации бесполезны и опасны, они могут усугубить состояние и привести к смерти.
В Юсуповской больнице есть все возможности для проведения экстренной диагностики и лечения, а также для комфортного восстановления здоровья пациентов.
Источник: yusupovs.com
Как ускорить вывод алкоголя


Очень часто после праздничных застолий и увеселительных мероприятий люди сталкиваются с ужасным самочувствием. Употребление спиртного в больших количествах оборачивается тошнотой, рвотой, отсутствием аппетита, слабостью, сильными головными болями, расстройством стула. В такой ситуации важно как можно скорее очистить кровь от продуктов распада этанола. Рассмотрим, как ускорить вывод алкоголя.
Самый простой, безопасный и действенный способ — обращение в специализированную наркологическую клинику. Вы можете позвонить в «Угодие» и вызвать врача к себе домой. Никуда даже не придется ехать. Нарколог приедет в течение часа, проведет экспресс-диагностику и подберет препараты, которые быстро нейтрализуют токсины.
В ходе дезинтоксикационных процедур доктор осуществляет внутривенное капельное введение:
- физраствора;
- глюкозы;
- витаминных и минеральных растворов;
- энтеросорбентов.
Если отравление очень сильное, могут задействоваться заменители плазмы. В каждой конкретной ситуации врач решает, как действовать в индивидуальном порядке. При подборе медикаментов он учитывает объем и характеристики выпитого, доминирующие симптомы, возраст больного, наличие у него острых либо хронических заболеваний и ряд других факторов.
Мероприятия по вытрезвлению осуществляются наркологами клиники «Угодие» анонимно, поэтому вы можете обращаться к нам за медицинской помощью без всяких опасений — никто не узнает о том, с какой проблемой вы столкнулись. Вас не поставят на учет.
Как выйти быстро из алкогольного опьянения в домашних условиях
Похмелье — неприятное состояние, последующее после чрезмерного употребления алкоголя. Явление краткосрочное, проходит в течение 24 часов. Причиной возникновения данного состояния является этанол. При распаде это вещество отравляет тело человека ядовитыми токсинами. При этом возникают симптомы похмелья: головная боль, тошнота, рвота, запах перегара, повышенное сердцебиение, диарея и т.п.
Для того чтобы избавиться от плохого состояния необходимо предпринять такие действия:
- Провести очищение организма от ядов. Если присутствует тошнота, то необходимо очистить желудок от остатков пищи. Это можно сделать при помощи промывки большим количеством жидкости.
 Прием сорбентов (активированный уголь или что-то похожее). Это поможет собрать остатки токсинов. Перед подбором медикаментов имеет смысл проконсультироваться с квалифицированным врачом, так как может оказаться, что разрекламированные антипохмельные средства не подойдут из-за своих побочных эффектов или противопоказаний.
Прием сорбентов (активированный уголь или что-то похожее). Это поможет собрать остатки токсинов. Перед подбором медикаментов имеет смысл проконсультироваться с квалифицированным врачом, так как может оказаться, что разрекламированные антипохмельные средства не подойдут из-за своих побочных эффектов или противопоказаний.- Необходимо соблюдать питьевой режим. Воды употреблять нужно много. Это поможет быстрее вывести алкоголь из организма. Употреблять можно минералку, домашний квас, отвары трав, компоты, кисломолочные продукты. За день рекомендуется выпить минимум 2-3 литра жидкости. Она должна быть комнатной температуры. Хороший эффект дает раствор из следующих ингредиентов: стакан теплой кипяченой воды, 2 ст. л. свежевыжатого сока лимона, 1 ст. л. кленового сиропа, щепотка красного перца (молотого). Полученную смесь нужно выпить за один-два приема. Она способствует естественному очищению. Но при наличии заболеваний ЖКТ она не подойдет.
- Принимать регидранты. Препараты предназначены для возобновления водно-солевого равновесия. Соли и микроэлементы удерживают воду.
 Небольшая прогулка на свежем воздухе. При похмелье под запретом находятся тяжелые физические нагрузки, так как увеличивается нагрузка на сердце. При небольшой прогулке ткани организма насыщаются кислородом, увеличивается кровообращение и улучшается самочувствие.
Небольшая прогулка на свежем воздухе. При похмелье под запретом находятся тяжелые физические нагрузки, так как увеличивается нагрузка на сердце. При небольшой прогулке ткани организма насыщаются кислородом, увеличивается кровообращение и улучшается самочувствие.- Контрастный душ. Но начинать надо с приятной температуры. Постепенно воду нужно делать прохладной и снова возвращаться к нормальной температуре. Контраст надо повторить несколько раз. Это приведет организм в тонус и поможет справиться с неприятными симптомами похмелья.
- Щадящий рацион питания. Его основа — овощи, фрукты, ягоды. Никакого мяса, хлебобулочной продукции. Важно, чтобы организм тратил все свои силы на очищение, а не на обработку трудноперевариваемых продуктов.
Не знаете, как ускорить вывод алкоголя? Воспользуйтесь народными средствами:

- Рассол кислой капусты либо огурцов, за короткий срок возобновляют водно-солевой баланс.
- Домашний квас включает в себя большое число важных элементов, он богат витаминами категории B, молочной кислотой.
- Минеральная вода. Её полезные вещества стремительно поступают в кровь и дают возможность вывести из организма продукты разрушения, облегчить головную боль.
- Зелёный чай сможет совладать с головной болью, тошнотой, нервным напряжением. Стимулирует обмен веществ. Обеспечивает антиоксидантами, следовательно, выводит токсины.
- Кисломолочные продукты помогут вам при перепое. Кефир успокоит раздраженный кишечный тракт, утолит жажду, поглотит токсины.
- Можно съесть легкий супчик, но уже после очищающих мероприятий.
- Старайтесь не увлекаться спиртными напитками, так как похмелье — не такое безобидное состояние, как может показаться на первый взгляд.
- Полезно пить травяные настои и отвары. Уменьшить тошноту помогает мята. Ромашка устраняет воспалительные реакции, стимулирует работу желудочно-кишечного тракта. В чаи можно добавлять натуральный мед. Он послужит отличным питанием для клеток, обеспечит энергией.
Как избежать похмелья
Собираясь на праздник, следует полноценно поесть и отдохнуть. Усталость делает организм гораздо более восприимчивым к алкоголю. Важно не смешивать разное спиртное, пить на протяжении вечера много обычной воды без газа. Также следует принимать «горячительное» в разумных количествах, помня о его пагубном влиянии на здоровье.
Источник: ugodie.ru
Шунтирование желудка (гастрошунтирование)
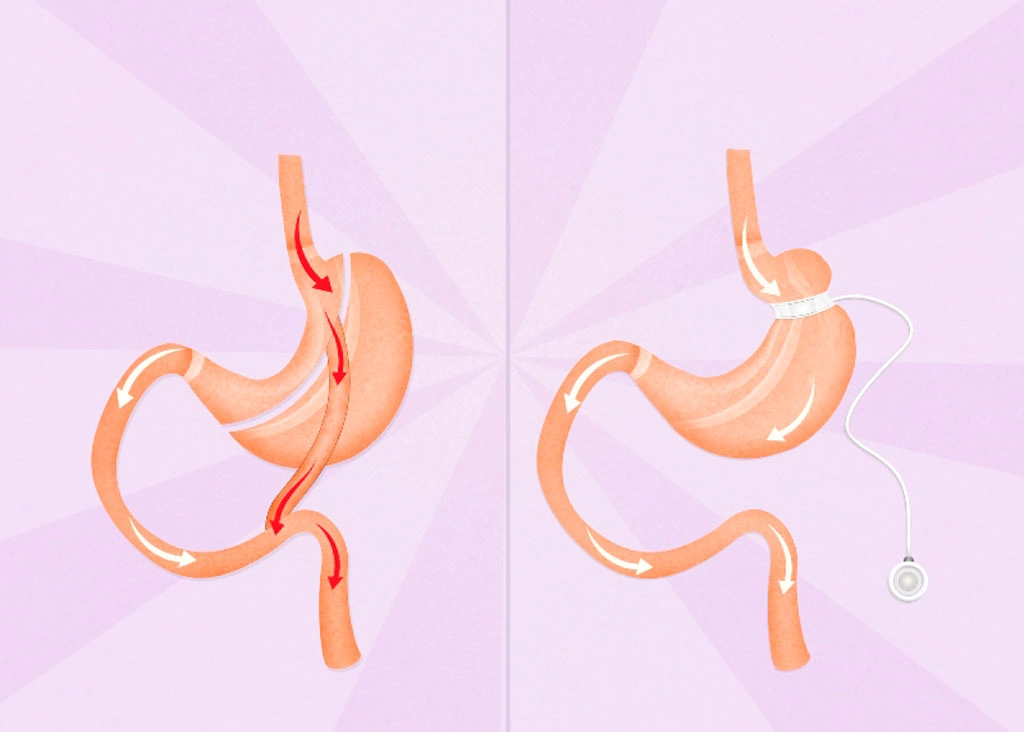
В ходе операции формируют «малый желудок» объемом до 100 мл. Еда из него сразу поступает в тонкий кишечник. В результате человек быстро насыщается небольшим количеством пищи, а всасывание жиров и углеводов уменьшается. Таким образом снижается повышенный аппетит и нормализуется пищевое поведение. Вес снижается физиологическим путем, поэтому нормализованная масса тела стабильна и нормально удерживается.

Эффективность операции
В течение первого года после операции пациенты с ожирением сбрасывают в среднем 70 % лишнего веса (лишний вес = фактический вес при ожирении — нормальный вес). Например, человек с ростом 170 см весит 110 кг. Его максимальный нормальный вес в соответствии с рекомендациями ВОЗ — 72 кг, то есть лишний вес — 38 кг. В результате проведения операции шунтирования уже через год он сбросит ~70% от 38 кг — то есть почти 27 кг — и будет весить 83 кг.
Спустя примерно два года после операции вес стабилизируется. Общая потеря лишней массы к этому времени достигает 80 %. Если пациент продолжает придерживаться сформированных пищевых привычек и нормальной двигательной активности, вес окончательно нормализуется и результат сохраняется пожизненно.
Преимущества желудочного шунтирования
Операция помогает добиваться лучших результатов, чем бандажирование, резекция или пликация даже у больных с тяжелой степенью ожирения и ИМТ ≥ 50. С помощью процедуры удается остановить прогрессирование сопутствующих ожирению вторичных патологий:
- сахарного диабета;
- артрита;
- варикозного расширения вен;
- гипертонии;
- ишемической болезни сердца;
- холестеринемии;
- мочекаменной болезни;
- импотенции;
- жировой дистрофии печени;
- недержания мочи;
- хронических головных болей;
- бесплодия.
Процедура обратима — после того как пациент избавится от ожирения, естественный путь продвижения пищи можно восстановить.
Показания:
- ожирение с ИМТ ≥ 40 и выше;
- ИМТ ≥ 35 на фоне тяжелого течения вторичных патологий.
Противопоказания:
- острые состояния;
- ИМТ ≤ 30;
- онкологические патологии;
- алкоголизм, наркомания;
- психические расстройства;
- беременность и грудное вскармливание;
- невозможность либо нежелание пациента придерживаться после операции здорового образа жизни.
Подготовка
Если после операции пациент не будет придерживаться рекомендованного врачом пищевого и двигательного режимов, малый желудок растянется, и вес вернется — то есть операция не даст результата. Поэтому на подготовительном этапе с больным работают диетолог и психолог.
Чтобы свести к минимуму риск возможных осложнений, перед операций проводят обследование. Пациенту назначают:
- фиброгастроскопию — осмотр полости желудка с помощью микровидеокамеры;
- флюорографию;
- ЭКГ;
- анализы крови — общий, на группу крови и резус-фактор, инфекции, биохимию и свертываемость.
Кроме этого показаны консультации анестезиолога, хирурга, эндокринолога, психолога и терапевта. При необходимости проводят санацию полости рта.
За неделю до операции:
- исключите из рациона алкоголь, мучное и сладости;
- сократите до минимума жиры;
- съедайте в день не больше 1 порции риса, картофеля и других крахмалсодержащих продуктов, сладких овощей и фруктов;
- по согласованию с врачом отмените прием лекарственных препаратов, влияющих на свертываемость крови;
- пейте не меньше 1,5 литров воды в день.
Накануне операции показан ранний легкий ужин. Вмешательство проводят натощак после 12-часового голода. За 2 часа до операции нужно прекратить пить.
Как проводят операцию
Шунтирование желудка делают под общим наркозом в лапароскопической технике — без рассечения брюшной полости, через микроразрезы 1 см. В них вводят лапароскоп — оптоволоконный зонд с миниатюрной видеокамерой — и микрохирургические инструменты.
Хирург делит желудок на два отдела — верхний малый и нижний большой. Вместе с нижним отделом он исключает из пищеварительного процесса 12-перстную кишку — именно в ней идет процесс всасывания жиров. Тонкую кишку соединяют с верхней частью желудка.
Нижний отдел желудка и 12-перстную кишку сверху ушивают наглухо, при этом их проходимость полностью сохраняют. Это обеспечивает физиологический отток желчи, а сок поджелудочной железы поступает в тонкий кишечник и участвует в переваривании пищи.
Хирургический инструментарий извлекают, а микроразрезы ушивают. Сверху накладывают стерильную повязку. Длительность манипуляций ~2 часа.
Послеоперационный период
К концу первых суток пациент уже самостоятельно передвигается по палате стационара. Послеоперационную болезненность купируют обезболивающими; в плановом порядке обрабатывают швы и меняют послеоперационную повязку.
В первые сутки разрешается пить воду. На вторые сутки можно есть протертые мясные супы-пюре на бульоне, пить соки, молоко и кисломолочные напитки. С 3-го дня разрешены овощные пюре, йогурты, разваренные каши и измельченные в блендере блюда. Выписка из стационара — на 4-е сутки.
Так как количество поступающей пищи резко ограничено, а рацион — низкокалорийный (800-1 200 ккал), он должен состоять исключительно из продуктов, богатых ценными нутриентами (а не пустыми калориями). Чтобы компенсировать сниженное всасывание питательных веществ в кишечнике, со 2-й недели начинают принимать препараты железа и поливитамины.
Протертая диета показана в течение 2 недель. После этого можно есть мягкую пищу — отварные и консервированные измельченные продукты. Крайне важно есть медленно и тщательно пережевывать пищевой комок, чтобы крупные кусочки не заблокировали вход из малого желудка в кишечник. Также важно пить не меньше 6-8 стаканов воды или несладких напитков — чтобы поддерживать эвакуацию содержимого ЖКТ. Пить нужно медленно, за полчаса до и через полчаса после приема пищи; между едой — произвольно.
Спустя 2 месяца можно есть твердую пищу (так же тщательно пережевывать). Объем порции постепенно увеличивают и доводят до 1-1,5 стаканов на прием — это максимум. Из рациона исключают копчености, газированные напитки, алкоголь, сладости, слишком жирную еду.
В течение месяца после операции рекомендовано ограничивать физические нагрузки. Затем для поддержания нормального веса необходимы дозированные ежедневные тренировки длительностью не меньше получаса. Беременность придется отложить на 1-2 года — необходимо чтобы гинеколог подобрал прооперированной женщине подходящие контрацептивы.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! С методами бариатрической хирургии, которые применяются в «СМ-Клиника», можно ознакомиться в разделе Хирургия ожирения.
Источник: centr-hirurgii-spb.ru
Купирование приступа вегетососудистой дистонии
Вегетососудистая дистония (ВСД) – синдром, который может быть обусловлен особенностями организма пациента или спровоцирован различными внешними и внутренними факторами. Часто происходит обострение ВСД осенью. Приступы, которые возникают каждый день, изматывают человека, нарушают качество жизни. Медикаментозная терапия обострения ВСД часто мало эффективна.
Врачи Юсуповской больницы проводят профилактическое лечение пациентов, страдающих вегетососудистой дистонией. Неврологи, эндокринологи, терапевты, гастроэнтерологи коллегиально принимают решение о схеме обследования пациента. Тяжёлые случаи вегетососудистой дистонии обсуждают на заседании Экспертного Совета, в котором принимают участие кандидаты и доктора медицинских наук. Медицинский персонал внимательно относится к пожеланиям пациентов, учитывает их эмоциональный фон.

Симптомы вегетососудистой дистонии
- ·ранний климакс;
- изменения со стороны щитовидной железы гипоталамического происхождения;
- акромегалоидные явления.
На электроэнцефалограмме выявляют изменения, которые указывают на вовлечение в процесс глубинных структур мозга. Для поражения гипоталамуса характерны расстройства сна и бодрствования в виде трудности засыпания, сонливости днём и поверхностного тревожного сна в ночное время.
При поражении связей гипоталамуса с височными долями мозга присоединяются симптомы височной эпилепсии:
- аура 1–3 мин с ощущениями перистальтики, тошноты, боли в животе;
- боли в области сердца, учащённое сердцебиение, аритмия;
- затрудненное дыхание;
- повышенная саливация;
- непроизвольное жевание, глотание;
- потливость с последующим выключением сознания и тонико-клоническими судорогами.

Схожесть некоторых симптомов ВСД с признаками эндокринных заболеваний является причиной проведения врачами Юсуповской больницы дополнительных обследований. Проявление адренергических кризов создаёт необходимость исключения феохромоцитомы. Для её исключения пациентам выполняют супраренографию, пиелографию, компьютерную томографию, сцинтиграфию. Делают анализ мочи во время приступа, с помощью которого определяют уровень катехоламинов.
При ВСД отсутствуют органические изменения со стороны всех систем организма, то же время определяются функциональные нарушения, особенно со стороны сердечно-сосудистой и пищеварительной систем. Симптомы ВСД наиболее выражены в период обострения.
Пациенты предъявляют следующие жалобы:
- слабость, быстрая утомляемость, вялость, особенно по утрам;
- неприятные ощущения, дискомфорт или колющие, давящие, жгучие, сжимающие боли в области сердца различной интенсивности;
- ощущения нехватки воздуха, неудовлетворенности вдохом, кашель;
- тревожность, нарушения сна, беспокойство, раздражительность, излишняя концентрация внимания на неприятных симптомах своей болезни;
- частые головные боли, головокружение;
- повышенная потливость;
- лабильность артериального давления и сосудистого тонуса.
В зависимости от преобладающих изменений тонуса сосудов выделяют нормотензивный, гипотензивный, гипертензивный и смешанный типы вегетососудистой дистонии. При гипотоническом типе ВСД на первый план выступают признаки сосудистой недостаточности. Артериальное давление при этом оказывается ниже 100/60 мм рт.ст. Пациента беспокоят быстрая утомляемость, слабость, склонность к изменению артериального давления при переводе тела из горизонтального положения в вертикальное. Часто возникают обмороки, которым предшествуют потемнение в глазах, головокружение.
При гипертоническом типе ВСД артериальное давление повышается более 140/90 мм рт.ст. Ведущими жалобами являются:
- головная боль;
- быстрая утомляемость;
- учащённое сердцебиение, вплоть до пароксизмальной тахикардии.
В области сердца иногда определяются зоны повышенной болевой чувствительности. Гипотонический и гипертонический типы ВСД сопровождаются покраснением кожи шеи и лица, похолоданием конечностей, мраморностью кожного рисунка.
Если пациента беспокоят в боли в области сердца, иногда резкие, жгучие, колющие, часто плохо локализованные, сердцебиение, ощущение перебоев в работе сердца – это кардиальный тип ВСД.

Симптомы ВСД в стадии обострения
Кардиоваскулярный симптомокомплекс при ВСД проявляется следующими симптомами:
- изменением сердечного ритма;
- лабильностью артериального давления;
- патологическими вазомоторными реакциями (покраснением, синюшностью, бледностью кожных покровов, приливами жара, зябкостью стоп, кистей).
- головную боль;
- предобморочное состояние;
- боли в области сердца;
- нарушение сердечного ритма;
- боль в животе, сочетающуюся с усилением перистальтики, тошнотой, отрыжкой воздухом.
- нарушением аппетита, моторики пищевода, желудка или кишечника;
- психогенной дисфагией (затруднением, дискомфортом при акте глотания или невозможностью совершить глоток);
- рвотой;
- чувством тяжести в эпигастрии;
- преходящим метеоризмом (вздутием кишечника);
- поносом;
- болью в брюшной полости.
- бледности, цианоза кожных покровов;
- зябкости кистей, стоп;
- ощущения приливов жара или холода;
- изменения дермографизма (слабое механическое раздражение кожи при проведении тупым предметом вызывает след в виде воспалённой опухлости);
- повышенной потливости ладоней и стоп.

Для мочеполового комплекса характерны цисталгия (учащённое болезненное, императивное мочеиспускание в отсутствие патологии мочевыделительной системы или изменений в моче) и сексуальная дисфункция (нарушение эрекции или эякуляции у мужчин, вагинизм или аноргазмия у женщин при сохранном или сниженном либидо, болезненные менструации). Гормональные колебания, в том числе и эндокринная перестройка организма после родов, послеродовой стресс провоцируют обострение симптомов ВСД.
Невротический симптомокомплекс проявляется следующими симптомами:
- утомляемостью;
- астенией;
- низким порогом болевой чувствительности;
- расстройствами сна;
- раздражительностью;
- сенестопатиями (болью в сердце, ощущением неудовлетворённости вдохом, чувством жжения в разных участках тела).
ВСД протекает с волнообразным усилением и ослаблением проявлений симптомокомплексов. Это связано с изменением этиологических факторов и условий жизни больного. Может наступить обострение ВСД осенью. Симптомы заболевания наиболее выражены во время «вегетативной бури» или кризов.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Лечение пациентов, страдающих ВСД
Как избавиться от приступа ВСД? Лечение врачи Юсуповской больницы определяют индивидуально каждому пациенту. В ходе терапии врач не только сообщает больному об отсутствии у него угрожающего жизни заболевания, но и дезактуализирует страх, объясняет суть его состояния, природу симптомов и смысл планируемого лечения. Самолечение ВСД недопустимо.
Как побороть приступ ВСД? Врачи Юсуповской больницы проводят этиологическое, патогенетическое и симптоматическое лечение пациентов, страдающих вегетососудистой дистонией. Этиологическая терапия направлена на устранение причин, которые вызвали вегетативную дисфункцию.
Если причиной возникновения ВСД является заболевание внутренних органов, к лечению пациентов привлекают смежных специалистов. Для лечения пациентов, которые перенесли стресс, используют психотерапевтические методики коррекции психоэмоционального статуса больного. Развитие ВСД вследствие вредного профессионального влияния (шума, вибрации, электромагнитного излучения) требует проведения мероприятий по оздоровлению производственной среды, временного отстранения пациента от работы с дальнейшим рациональным трудоустройством.
В основе патогенетического лечения ВСД лежит коррекция астеноневротического синдрома. Для этого неврологи используют препараты, которые улучшают нейропластические процессы и медиаторный обмен, способствуют восстановлению церебральной гемодинамики и энергетического ресурса нейронов, повышают устойчивость нервной ткани к недостаточной концентрации кислорода. Проводят коррекцию психоэмоциональных дисфункций в зависимости от их модальности с использованием психотерапевтических методик и психотропных средств (транквилизаторов, анксиолитиков, антидепрессантов).
Сосудистая терапия направлена на устранение церебральной дистонии сосудов головного мозга и обеспечение адекватной доставки питательных веществ. Врачи Юсуповской больницы индивидуально подходят к выбору сосудорасширяющих препаратов в зависимости от вида цереброваскулярных нарушений. При наличии спазма артериального русла назначают препараты сосудорасширяющего действия (сермион, винпоцетин, винкамин, нимодипин). В случае венозной дисфункции используют лекарственные средства, влияющие на венозные сосуды (гинкго билоба, диосмины, препараты конского каштана).
При повышении внутричерепного давления устанавливают истинную причину ликворной гипертензии с помощью современных методов диагностики. Если её причиной является церебральный ангиодистонический синдром, используют диуретические средства. Нейропластические процессы улучшают с помощью нейропептидов, витаминных препаратов, фосфолипидов и стимуляторов их синтеза.
Чтобы снять приступ ВСД, применяют симптоматическое лечение:
впри развитии гипотонических и синкопальных состояний, помимо средств патогенетической терапии, назначают симпатомиметики
если у пациента развилась артериальная гипертензия, применяют гипотензивные средства
при гиперацидных состояниях отдают предпочтение блокаторам гистаминовых рецепторов и ингибиторам протонной помпы
головокружение проходит после приёма блокаторов центральных Н3-рецепторов
Как предотвратить приступ ВСД? При тяжёлом течении вегетативной дистонии и кризовых состояниях неврологи проводят медикаментозное лечение сочетании с лазеротерапией. Реабилитологи применяют различные виды массажа, инновационные физиотерапевтические процедуры.
Как побороть приступ ВСД? Записывайтесь на приём к врачам по телефону Юсуповской больницы. После обследования с помощью новейших аппаратов и методов лабораторного исследования невролог установить истинную причину ВСД, подберёт препараты, которые надо принимать при приступе и для профилактики вегетососудистых кризов.
Источник: yusupovs.com
Василенко В.В. Диспепсия, или «ленивый желудок» / www.GastroScan.ru , 2021

Прежде, чем узнать, что такое «синдром ленивого желудка», или диспепсия, давайте попробуем проверить, можно ли поставить такой диагноз именно Вам. Для этого ответьте на несколько вопросов, начисляя себе 1 балл на каждый ответ «да» и 0 баллов — за ответ «нет».
- Ощущаете ли Вы тяжесть в желудке, особенно после приема пищи?
- Жалуетесь ли на болевые ощущения и дискомфорт в подложечной области после еды?
- Испытываете ли чувство раннего насыщения или переполнения желудка во время еды?
- Знакомо ли Вам вздутие живота?
- Беспокоит ли ощущение тошноты, особенно после приема пищи?
Теперь суммируйте свои баллы. 0 баллов: Вы правильно питаетесь, диспепсия Вам не грозит. 1 балл: Вы недалеки от здорового питания, но диспепсические проявления иногда все же дают о себе знать; диета нуждается в некоторой корректировке. 2-4 балла: чтобы избавиться от диспепсии, Вам необходимо в корне пересмотреть свой рацион и режим питания. 5 баллов: вероятно, Вы питаетесь нерационально, и у Вас ярко выраженная диспепсия; не следует откладывать визит к врачу-гастроэнтерологу.
Итак, если по итогам теста Вы не «на нуле», то можно сказать, ничто диспепсическое Вам не чуждо.
Что такое диспепсия, или «ленивый желудок»?
Диспепсия — это комплекс расстройств, который сопровождается дискомфортом или болью в верхних отделах живота, чувством быстрого насыщения, тошнотой, рвотой и вздутием живота. Чаще всего встречается диспепсия, которую называют функциональной: она возникает из-за нарушения двигательной функции желудка. Это тот самый широко известный «синдром ленивого желудка».
Известно ведь, что для нормального усвоения пищи чрезвычайно важна способность желудка ритмично и координированно сокращаться, размельчать пищу, обрабатывать ее и продвигать дальше. При диспепсии желудок «ленится» сокращаться. В нем подолгу задерживается пища, что и вызывает неприятные ощущения.
Как проявляется «ленивый желудок»?
Симптомы диспепсии буквально до боли знакомы всем. Основными из них являются: тяжесть в желудке, вздутие живота, тошнота. Эти проявления диспепсии могут быть связаны или не связаны с приемом пищи. Диспепсия характеризуется также ощущением переполнения в подложечной области после еды и чувством раннего насыщения.
Если Вам хорошо знакомы вышеуказанные симптомы, и при этом не обнаружено серьезного заболевания желудочно-кишечного тракта (например, язвенной болезни), значит Вы подвержены функциональной диспепсии и у Вас «ленивый желудок».
Насколько распространен «ленивый желудок»?
Людей, наиболее часто страдающих диспепсией, нельзя выделить по половому, возрастному или социальному признаку. Проведенные исследования показали, что процент населения с симптомами тяжести в желудке, вздутия живота, тошноты повышается в тех странах, где ниже уровень жизни.
Вообще, частота гастроэнтерологических заболеваний не зря считается своеобразным мерилом благополучия общества. Россия, к сожалению, отличается неблагоприятной статистикой в этом плане. Диспепсическим расстройствам в той или иной степени подвержен каждый третий. У некоторых людей проявления «ленивого желудка» встречаются часто: обычно 1-2 раза в неделю и более, у других — время от времени, как правило после погрешностей в диете или злоупотребления алкоголем.
Каковы причины «ленивого желудка»?
Причины и механизмы, которые способствуют развитию диспепсии, до сих пор недостаточно изучены. Так, среди людей с диспепсией не отмечается большей распространенности вредных привычек (курение, употребление алкогольных напитков, чая и кофе) и приема лекарственных препаратов по сравнению с пациентами, страдающими различными гастроэнтерологическими заболеваниями. Между тем некоторые исследователи подтверждают, что курение повышает риск развития диспепсии более чем в два раза. Причиной тяжести в желудке, вздутия живота, тошноты может быть как функциональная диспепсия, так и банальное переедание или нервно-психические стрессы, связанные с какими-либо жизненными событиями, и ряд других факторов. Результаты проведенных исследований доказывают, что основная причина вышеизложенных жалоб кроется в нарушении двигательной активности желудка и двенадцатиперстной кишки.
Как свести к минимуму риск диспепсии?
Для профилактики обострений симптомов «ленивого желудка» соблюдайте, пожалуйста, следующие рекомендации:
- Тщательно пережевывайте пищу.
- Принимайте пищу небольшими порциями и регулярно — каждый день в одно и то же время, тогда Ваш желудок будет готов к приему пищи.
- Ограничьте потребление животных жиров (сливочное масло, жирное мясо и т.д.), газированных напитков, кофе, шоколада.
- Не допускайте появления избыточного веса.
- Ограничьте курение и употребление алкоголя.
- Последний прием пищи должен быть не позже чем за 2 часа до сна.
- Избегайте нервного перенапряжения и физических перегрузок.
Однако эти правила — вовсе не панацея. Тем более что придерживаться их получается, к сожалению, далеко не у всех и не всегда.
Источник: www.gastroscan.ru
