Как можно заработать астму
Необходимое условие сохранения нашего здоровья- это поддержание дыхательной функции на достаточно высоком уровне. В связи с этим, нарушения нормального акта дыхания и заболевания дыхательной системы, развивающиеся по тем или иным причинам, являются приоритетными при лечении различных патологий человека, среди которых находится и бронхиальная астма.
Она является глобальной проблемой современного здравоохранения, что обусловлено ее высокой распространенностью. В последние годы частота встречаемости бронхиальной астмы неуклонно росла, что привело к успешной разработке эффективных препаратов, которые позволяют достичь контроля над клиническими проявлениями заболевания.
Поскольку бронхиальная астма – заболевание хроническое, которое требует постоянного мониторинга и коррекции терапии, пациент должен многое знать и уметь самостоятельно. С момента установления диагноза надо дать больному подробную информацию о симптомах заболевания, причинах обострения, механизмах действия основных лекарственных препаратов, побочных эффектах, обучить самоконтролю за своим самочувствием. Участие пациента в лечебном процессе позволяет свести к минимуму влияние неблагоприятных этиологических факторов на организм. На всех этапах диагностики, лечения бронхиальной астмы велика роль не только пациента, но и роль медицинского работника.
КАК Я ОТКОСИЛ ОТ АРМИИ С ПОМОЩЬЮ ВЕЙПА? Забирают ли в армию с астмой?

бронхиальная астма
астматический статус
обструкция
неотложное состояние
1. Б. Айткужина, Б. Бронхиальная астма. Москва: синтег, 2014. — 812 c
2. Андреева И.П. Методы самоконтроля при бронхиальной астме- 2014.
3. Н.И. Федюкович. Внутренние болезни : учебник, изд.
7-е. Ростов н/Д : Феникс, 2016,— 168 с
4. С.Б. Болевич. Бронхиальная астма и свободнорадикальные процессы (патогенетические, клинические и терапевтические аспекты) / М.: Медицина, 2014. — 256 c.
5. П.К. Булатов. Бронхиальная астма. М.: Медицина, 2015. — 326 c
6. Б.Б. Коган. Бронхиальная астма. М.: Государственное издательство медицинской литературы, 2019. — 354 c.
Введение
В своей статье я бы хотела обсудить такое заболевание, как бронхиальная астма. Это одно из самых распространенных заболеваний человечества, которому подвержены люди всех возрастов. Бронхиальная астма-это хроническое заболевание, которое является глобальной проблемой современного здравоохранения, что обусловлено высокой распространенностью.
Цель исследования
Целью исследования является изучение научной литературы для детального обзора бронхиальной астмы, а так же её этиологии, патогенеза, диагностики и методов лечения.
Материал и методы исследования
Для изучения заболевания бронхиальная астма были использованы методы наблюдения, классификации, конкретизации. Материалом исследования послужила медицинская литература.
Бронхиальная астма – это хроническое заболевание, основой которого является воспалительный процесс в дыхательных путях с участием разнообразных клеточных элементов, включая тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц этот процесс приводит к развитию генерализованной бронхиальной обструкции различной степени выраженности, полностью или частично обратимой спонтанно или под влиянием лечения. Воспалительный процесс вызывает также содружественное усиление ответа дыхательных путей в виде бронхиальной обструкции на различные внешние и внутренние стимулы.
Что вызывает бронхиальную астму. Школа здоровья 25/03/2015. Gubernia TV
Среди этиологических факторов выделяют большое количество факторов, которые могут способствовать развитию бронхиальной астмы. Выделяют эндогенные и экзогенные факторы.
Среди эндогенных факторов – генетическая предрасположенность, наличие аллергической реакции на различные продукты питания, так же наличие аллергической реакции на шерсть животных, домашнюю пыль, на грибы ряда пенициллина. К экзогенным фактором относится вдыхания паров от сигарет, кальяна, выхлопные газы, аллергическая реакция на укус пчелы, осы.
Наличие физической нагрузки приводит к удушью или астматическому статусу. Кроме этого всего немало важно оказывает воздействие на бронхиальную астму – стресс, резкая смена положения, эмоциональные нагрузки. В основе развития астмастического синдрома лежит воспаление стенок бронхов, которое приводит к значительному сужению и отеканию оболочек, вследствие этого происходит обильное выделение слизи и вслед за ней происходит обструкция. Следовательно, происходит процесс воспаления в определенных клетках.
В патогенезе бронхиальной астмы выделяют несколько фаз: 1 фаза-иммунологическая; 2 фаза-иммунохимическая (патохимическая); 3 фаза-патофизиологическая. В результате данных фаз происходит развитие хронического воспаления в бронхах. Тучные клетки, эозинофилы и их рецепторы гиперреактивны к воздествию на них холода, запаха, пыли и других триггеров, которые вызывает дегрануляцию клеток, ведущую к бронхоспазму, отеку слизистой оболочки и гиперпродукции слизи. Важной составляющей в патогенезе бронхиальной астмы, является бронхиальная гиперрактивность, которая представляет характерные нарушения функции бронхов. В развитии бронхиальной гиперрактивности, выделяют: чрезмерное сокращение гладких мыщц дыхательных путей (происходит вследствие увеличения обьема и сократимости гладких клеток бронхов), десинхронизация, утолщение бронхиальной стенки, вследствие отёка и структурного изменения, которое способствует увеличению степени сужения дыхательных путей и сенсибилизация чувствительных нервов.
Бронхиальную астму классифицируют по формам и по клинической тяжести процесса.
Формы бронхиальной астмы:
1) атопическая (аллергическая или экзогенная);
2) неатопическая (неаллергическая или эндогенная):
2.1) аспириновая астма;
2.2) астма физического усилия;
Классификация основана на степени тяжести и характере обструкции дыхательных путей, имеет большое клиническое значение, поскольку позволяет определить тактику ведения пациента.
Выделяют четыре степени тяжести:
1) лёгкое интермиттирующее или эпизодическое течение (симптомы возникают реже раза в неделю; короткие обострения; ночные симптомы менее двух раз в месяц;
2) лёгкое персистирующее течение (симптомы наблюдают реже одного раза в сутки, но чаще одного раза в семь суток; обострения способны нарушать как сон, так и физическую активность; ночные симптомы — более двух раз в месяц;
3) астма средней тяжести (симптомы ежедневны; обострения нарушают работоспособность, сон, физическую деятельность; ночные симптомы — более одного раза в неделю;
4) тяжёлая астма (симптомы постоянны в течение дня; часты как обострения, так и ночные симптомы; физическая активность существенно снижена, ограничена. Степени тяжести определяют по наихудшему клиническому признаку и исключительно до начала лечения .
Бронхиальная астма протекает с периодами ремиссий и обострения. Различают несколько периодов течения бронхиальной астмы: период предвестников, удушья, постприступный и межприступные периоды.
Период предвестников начинается за несколько часов или за 1-2 дня до приступа и проявляется раздражительностью, нарушением сна, беспокойством. Появляется угнетенное состояние, слабость, сонливость, дыхательный дискомфорт, появляется першение в горле, тяжесть и ощущение сдавливание в груди. Характерны вегетативные расстройства в виде потливости, головной боли, тахикардии, дыхательной аритмии. Как правило, проявляются и аллергические поражения кожи и слизистых виде сыпи, зуда, ринита, конъюктивита.
Приступы удушья бывают легкой, среднетяжелой и тяжелой степени. Возможно развитие астматического статуса.
К проявлениям собственно предастмы относится приступообразный кашель (сухой или с выделением небольшого количества слизистой вязкой мокроты), который не облегчается обычными противокашлевыми препаратами и устраняется средствами лечения БА.
Период удушья начинается остро, чаще ночью или вечером, с общего бепокойства и возбуждения. У больных усиливается кашель, который становится раздражающим, отрывистым, часто мучительным, возникает ощущение нехватки воздуха, присоединяется экспираторная одышка (выдох становится в несколько раз длиннее вдоха), в акт дыхания включается вспомогательная мускулатура, эпизоды свистящего, затрудненного дыхания повторяются, больной принимает вынужденое положение.
Характерны физикальные изменения в легких: высокотональные свистящие хрипы в легких во время вдоха, над легкими определяется коробочный оттенок перкуторного звука. Так же присуще изменение со стороны сердечнососудистой системы: тахикардия, приглушение тонов сердца, повышение артериального давления. Кожные покровы бледно-серого цвета, выражен периоральный цианоз, цианоз губ, ушных раковин, кистей рук. Приступ завершается, как правило, отхождение густой пенистой мокроты и постепенным облегчением дыхания. Продолжительность приступа колеблется от нескольких минут до нескольких часов или дней.
В послеприступном периоде отмечаются общая слабость, сонливость, заторможенность. Характерны изменения со стороны дыхательной системы, выслушивается бронхиальное дыхание, рассеяные сухие хрипы на выдохе. Со стороны сердечнососудистой системы брадикардия и снижение артериального давления.
В межприступном периоде состояние зависит от степени тяжести заболевания и функции внешнего дыхания.
В последующих стадиях развития бронхиальной астмы основными ее проявлениями становятся приступы удушья, а при тяжелом течении также состояния прогрессирующего удушья, обозначаемые как астматический статус.
Приступ бронхиальной астмы развивается относительно внезапно, у некоторых больных вслед за определенными индивидуальными предвестниками (першение в горле, кожный зуд, заложенность носа, ринорея). Появляются ощущение заложенности в груди, затрудненного дыхания, желание откашляться, хотя кашель в этот период, в основном, сухой и усугубляет одышку. Затруднение дыхания, которое больной испытывает вначале только на выдохе, нарастает, что вынуждает больного принять сидячее положение для включения в работу вспомогательных дыхательных мышц. Появляются хрипы в груди, которые вначале ощущает только сам больной, затем они становятся слышны на расстоянии (дистанционные хрипы) как сочетание разной высоты голосов играющей гармони (музыкальные хрипы). На высоте приступа больной испытывает выраженное удушье, затруднение не только выдоху, но и вдоху (из-за установки в дыхательной паузе грудной клетки и диафрагмы в положение глубокого вдоха).
Диагностика бронхиальной астмы остается сложной задачей, требующей от медицинского работника глубоких знаний, внимательного наблюдения за больным, детального анализа имеющихся симптомов и течения болезни, использование современных дополнительных методов диагностики.
Диагноз бронхиальной астмы основывается на следующих критериях: характерные приступы экспираторного удушья с дистанционными хрипами; значительные различия мощности выдоха при приступе (резкое снижение) и вне приступа: эффективность β-адреномиметиков в купировании приступов удушья; эозинофилия крови и особенно мокроты; наличие сопутствующей аллергической или полипозной риносинусопатии.
Диагностика включает исследование функции внешнего дыхания. Для определения функции внешнего дыхания повсеместно у пациентов в возрасте старше 5 лет используются спирометрия и спирография, позволяющие выявить объём форсированного выдоха за 1-ю секунду. Пикфлоуметрия позволяет выявить пиковую (максимальную) скорость выдоха.
Существуют должные показатели ОФВ, ФЖЕЛ и ПСВ, которые были получены в результате проведения популяционных исследований. Они зависят от возраста, пола и роста исследуемого. Показатели, полученные у конкретного пациента, выражаются в процентном соотношении к должным величинам.
Целью долговременного ведения бронхиальной астмы является: эффективный контроль над течением болезни, обеспечение удовлетворительного или хорошего качества жизни пациента, предотвращение облигатных осложнений.
Задачи лечения: купирование приступов удушья или их эквивалентов; профилактика обострений путем подавления аллергического воспаления бронхов, обеспечение их хорошей проходимости; сведение до минимума побочных эффектов препаратов, используемых для лечения; поддержание нормального уровня физической активности, психоэмоционального статуса, адекватных требования профессии пациента; обеспечение качества жизни, делающего больного бронхиальной астмой полноценным членом общества.
Таким образом, медицинскому работнику в первую очередь необходимо купировать неотложные состояния, а затем приступить к плановому лечению обострения.
Для купирования приступа используются β-2-агонисты короткого действия: беротек, беротек 100 ( фенотерола гидробромид, 200 и 100 мкг в одной ингаляционной дозе). Как правило, достаточно одной ингаляционной дозы. Если улучшения в течение 3-5 минут не наступает, прибегают к ингаляции второй дозы.
По аналогичной методике применяются вентодиск-200, вентодиск-400, сальбутамол (100 мкг в одной ингаляционной дозе), гексапреналин сульфат (ипрадол) (200 мкг в одной ингаляционной дозе). Беродуал (в одной дозе 200 мкг ипратропиума бромида и 50 мкг фенотерола гидробромида) содержит два бронхолитических препарата.
Тяжелые затяжные приступы удушья купируются капельным внутривенным введением 10 мл 2,4% раствора эуфиллина, 60-90 мг преднизолона в 400 мл изотонического раствора хлорида натрия. При тахикардии, тахиаритмии целесообразно ввести в вену 5-10 мг (2-4 мл) верапамила (изоптина). Диуретики, клофелин противопоказаны, поскольку они «высушивают» бронхиальное дерево.
Эуфиллин можно заменить эквивалентными дозами папаверина гидрохлорида. Предпочтительно через небулайзер – сальбутамол по 2,5-5 мг в течение первого часа 20 минут, затем каждый час до улучшения состояния, затем через 4-5 часов. В ряде случаев эффективна сочетанная небулайзерная терапия ингаляционными β2-агонистами и антихолинергическими средствами (ипратропиум бромид по 0,5 мг через 6 часов).
Анафилактическая форма астматического статуса может развиваться при атопической и аспириновой астме после назначения антибиотиков, аминазина, анальгетиков, снотворных, наркотиков, при контакте с массивными дозами аллергена, в ходе специфической гипосенсибилизации. Анафилактическая форма начинается остро, развивается бурно.
Лечение начинают с прекращения контакта с аллергеном, вызвавшим астматический статус. Подкожное введение 0,3-0,5 мл 0,1% раствора адреналина. При снижении артериального давления – внутривенное введение 0,1% раствора адреналина из расчета 1 мл на 250 мл изотонического раствора хлорида натрия. Струйное внутривенное введение преднизолона в дозе 60-90 мг с последующей внутривенной капельной инфузией преднизолона до суточной дозы 300-400 мг. Струйное внутривенное введение эуфиллина в дозе 10 мл 2,4% раствора с последующим капельным вливанием из расчета 0,5-0,6 мг на 1 кг массы тела в час.
Также могут рассматриваться антибактериальная, противовирусная и антимикотическая терапия — как этиотропное лечение для больных с инфекционным вариантом БА и доказанной активностью инфекционного возбудителя. Назначение антимикробных средств больным бронхиальной астмой показано в следующих клинических ситуациях: при обострении инфекционно-зависимой бронхиальной астмы, развившемся на фоне острой пневмонии, обострении хронического гнойного бронхита; при наличии активных очагов инфекции в ЛОР — органах; больным гормонозависимой астмой, осложненной грибковым поражением дыхательных путей.
Лечение бронхиальной астмы будет эффективно при исключении воздействия на пациента причин, вызывающих заболевание и триггеров. Пациенту категорически противопоказана работа с профессиональными вредностями и курение.
Вывод
Исходя из выше изложенного, можно сказать, что решить проблему заболеваемости бронхиальной астмой полностью невозможно, но снизить % смертности от осложнения возможно. Решение проблемы возникает на первых этапах развития болезни — доврачебном, и именно правильная тактика ведения больного с приступным периодом бронхиальной астмы фельдшером на догоспитальном этапе, позволяет решать проблему осложнений которые могут появиться. Именно правильная диагностика, правильная медикаментозная помощь, а также доставка больного отражается на положительном лечении.
Источник: eduherald.ru
Бронхиальная астма. Почему возникает и как диагностируется

Бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей. Распространенность патологии составляет более 300 млн. случаев (по данным ВОЗ). В зависимости от страны, болезнью страдают от 1-18% населения.
В чем причина?
Бронхиальная астма — заболевание гетерогенное, так как имеет различные механизмы возникновения на молекулярно-клеточном уровне. В зависимости от причины развития патологии астма делится на несколько разновидностей: аллергическую, неаллергическую, с поздним началом, ассоциированную с ожирением и т. д. На сегодняшний день не имеется полной классификации фенотипов заболевания, так как ученые продолжают обнаруживать новые причины возникновения бронхиальной астмы.
Существуют следующие факторы, способствующие развитию заболевания:
1. Наличие у ближайших родственников астмы или других аллергопатологий (особенно у родителей пациента).
2. Наличие у пациента атопического дерматита или аллергического ринита.
3. Наличие в анамнезе симптомов дыхательных заболеваний (возникших в детстве и сохранившихся в более зрелом возрасте).
Отличительные признаки заболевания
Заподозрить бронхиальную астму можно по таким симптомам, как:
- свистящие хрипы при дыхании, возможно дистанционное свистящее дыхание (пациент и его родные слышат свист во время вдоха-выдоха)
- одышка, тяжелое дыхание
- стеснение в груди (сдавливание грудной клетки, чувство нехватки воздуха)
- сухой приступообразный кашель (может отделяться мокрота)
- ограничение скорости потока воздуха при выдохе
Помимо указанных симптомов бронхиальную астму можно определить по некоторым особенностям течения патологии. Так, симптомы астмы непостоянны и могут исчезать самостоятельно (например, при устранении аллергенов из окружающей среды) или после проведенного лечения. Проявления бронхиальной астмы циклически повторяются (раз в день / неделю / месяц / год). При этом у многих пациентов симптомы заболевания появляются в одно и то же время.
Обострения часто возникают во время физических нагрузок — подъема по лестнице, бега, а также плача или смеха. Но появление кашля, одышки, свистящих хрипов само по себе не может быть основанием для постановки диагноза, так как данное состояние может быть проявлением других заболеваний дыхательной системы. Акцент необходимо делать на времени и месте появления этих симптомов и реакции на проводимую терапию.
С одной стороны, обострения бронхиальной астмы могут спонтанно проходить сами, после чего симптомы болезни могут отсутствовать неделями и месяцами. С другой стороны — астма является серьезным заболеванием, представляющим витальную угрозу для пациента и ухудшающим его социальную жизнь. Поэтому важна качественная и своевременная диагностика.
Как ставится диагноз?
Диагностика бронхиальной астмы включает в себя:
- исследование истории заболевания
- физикальный осмотр
- оценка функции внешнего дыхания — тест с бронхолитиком, ингаляционный провокационный тест, тест с физической нагрузкой
- оценка дневника пикфлоуметрии
- аллергологическое тестирование — кожные пробы, определение специфических IgE
Для оценки внешнего дыхания в клинических условиях обычно используется метод спирометрии. В домашних условиях пациент может применить метод пикфлоуметрии (измерение пиковой скорости выдыхаемого воздуха).
Постановка диагноза «бронхиальная астма» — сложный процесс, требующий тщательного сбора анамнеза. К тому же, существует ряд диагностических сложностей: пациент не всегда обращается к специалисту при первых симптомах, на осмотре могут не выявиться какие-то характерные признаки и т. д. Фактически построение диагноза основывается на рассказе самого пациента, что не всегда объективно.
Дополнительно могут использоваться функциональные методы исследования дыхания. Для подтверждения диагноза и исключения других патологий применяются рентгенологические и эндоскопические методы — КТ, бронхоскопия, гастроскопия и др.
Отметим особенности, которые подтверждают диагноз «бронхиальная астма»:
1. Наличие более чем одного симптома (особенно это касается взрослого населения).
2. Пик проявлений приходится на ночь и раннее утро.
3. Симптомы различаются по длительности и интенсивности.
Проявления появляются под влиянием определенных факторов:
- вирусных инфекций дыхательных путей
- физических нагрузок
- аллергенов
- перемены погоды
- раздражающих веществ — выхлопных газов, табачного дыма и т. д.
Особенности, опровергающие диагноз «бронхиальная астма»:
1. Наличие только одного симптома (например, изолированный кашель).
2. Хроническая продукция мокроты.
3. Одышка, сопровождающаяся головокружениями, бредом, ощущением покалывания.
4. Боли в районе груди.
5. Одышка с шумным вдохом, вызванная физической нагрузкой.
Таким образом, установить диагноз бронхиальной астмы под силу только квалифицированному специалисту. Педиатр проводит тщательную дифференциальную диагностику, чтобы исключить заболевания, которые могут проявляться схожей симптоматикой.
Источник: docdeti.ru
Бронхиальная астма
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Бронхиальная астма: причины появления, симптомы, диагностика и способы лечения.
Определение
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, которое проявляется приступами одышки, свистящего дыхания, кашля, а в тяжелых случаях – выраженным и даже жизнеугрожающим нарушением функции дыхания. Тактика ведения пациентов и способы лечения бронхиальной астмы достаточно давно исследуются врачами.
В последние годы частота встречаемости бронхиальной астмы неуклонно росла, что привело к успешной разработке новых эффективных препаратов, которые позволяют достичь контроля над клиническими проявлениями заболевания.
На данный момент правильно подобранная терапия в абсолютном большинстве случаев позволяет сохранить хорошее качество жизни пациента и минимизировать симптоматику болезни.
Причины появления бронхиальной астмы
Бронхиальная астма в типичном случае является заболеванием аллергической природы и связана с повышенной восприимчивостью организма конкретного человека к какому-либо веществу-аллергену. Именно поэтому бронхиальная астма часто сочетается с аллергическим ринитом, конъюнктивитом, атопическим дерматитом и другими аллергическими заболеваниями. Контакт с аллергеном активирует клетки иммунной системы особым образом. Это приводит к развитию череды характерных для астмы изменений в стенках бронхов: происходит скопление иммунных клеток, развивается воспалительный отек, наблюдается гиперреактивность гладкомышечных компонентов бронхиальной стенки, повышается выработка слизи (мокроты).
Эти четыре механизма приводят к сужению просвета бронхов, что, в свою очередь, затрудняет прохождение воздуха по дыхательным путям, вызывая характерные приступы одышки.
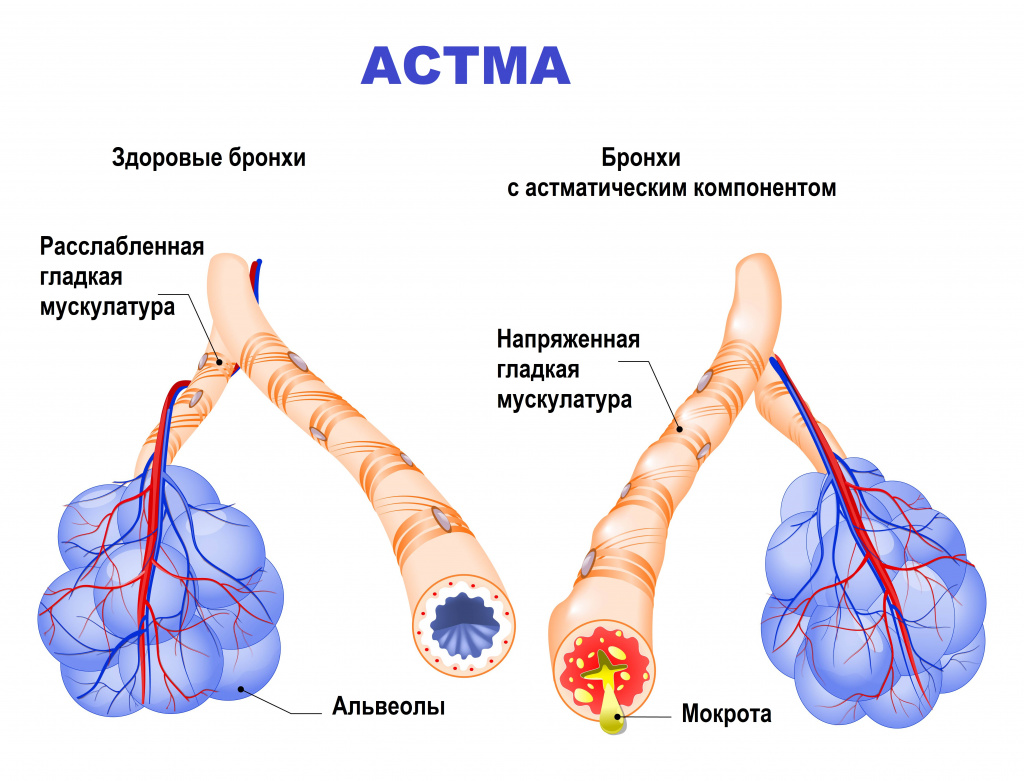
Измененные дыхательные пути при астме
Немаловажную роль в патологических процессах при бронхиальной астме играет функциональное состояние вегетативной нервной системы, наличие хронических заболеваний (особенно дыхательной системы) и вредных привычек. Установлена прямая связь между курением и тяжестью течения заболевания.
Доказано, что вдыхание табачного дыма беременной и младенцем повышает риск развития астмы у ребенка.
Пребывание в среде с повышенным загрязнением воздуха (например, на производстве) провоцирует более тяжелое течение бронхиальной астмы.
Классификация заболевания
При постановке диагноза «бронхиальная астма» врачи стараются максимально уточнить характеристики заболевания у конкретного пациента в соответствии с нижеприведенной классификацией. Это позволяет определять тактику ведения пациента, предположительный ответ на терапию и прогноз.
Бронхиальная астма подразделяется на аллергическую, для которой характерны общие механизмы развития и признаки атопических (аллергических) заболеваний, и неаллергическую. Дополнительно астма характеризуется природой аллергена, вызывающего приступ.
В зависимости от частоты развития приступов и возможности их контролировать с помощью проводимой терапии астма бывает интермиттирующей (преходящей) и персистирующей (постоянной). Последняя, в свою очередь, подразделяется по степени тяжести на легкую, среднетяжелую и тяжелую.
Симптомы бронхиальной астмы
Типичным проявлением астмы является синдром бронхиальной обструкции (сужение просвета бронхов). Приступы одышки поначалу развиваются в основном при контакте с причинно-значимым аллергеном.
У больного возникает сухой кашель, затруднение дыхания (преимущественно на выдохе), дыхание может сопровождаться свистящими хрипами.
Во время приступа человек, как правило, испытывает чувство страха и ощущает нехватку воздуха. Состояние немного облегчается, если принять вынужденное положение — сесть, несколько наклонив туловище вперед, с упором вытянутыми руками на колени или край стула. Визуально отмечается бочкообразное вздутие грудной клетки — она словно застывает в положении глубокого вдоха.
В тяжелых случаях из-за недостаточного обогащения крови кислородом кожа приобретает синеватый оттенок.
По мере прогрессирования заболевания и при отсутствии соответствующего лекарственного контроля приступы астмы начинают развиваться не только в ответ на специфический аллерген, но и при эмоциональной и физической нагрузке, резкой смене температуры окружающего воздуха, в ответ на резкие запахи и т.д.
Диагностика бронхиальной астмы
Диагностика бронхиальной астмы основывается в первую очередь на жалобах пациента, истории болезни и результатах объективного обследования. Для врача крайне важно выяснить, в ответ на что развивается приступ, как долго продолжается, через какое время прекращается, как давно появились первые симптомы заболевания. Для подтверждения диагноза «аллергическая бронхиальная астма» важно выявить наличие у пациента и у его родственников симптомов других аллергических заболеваний.
После постановки предположительного диагноза проводятся специальные инструментальные и лабораторные исследования.
Среди инструментальных методов ведущую роль играют пикфлоуриметрия и спирометрия.
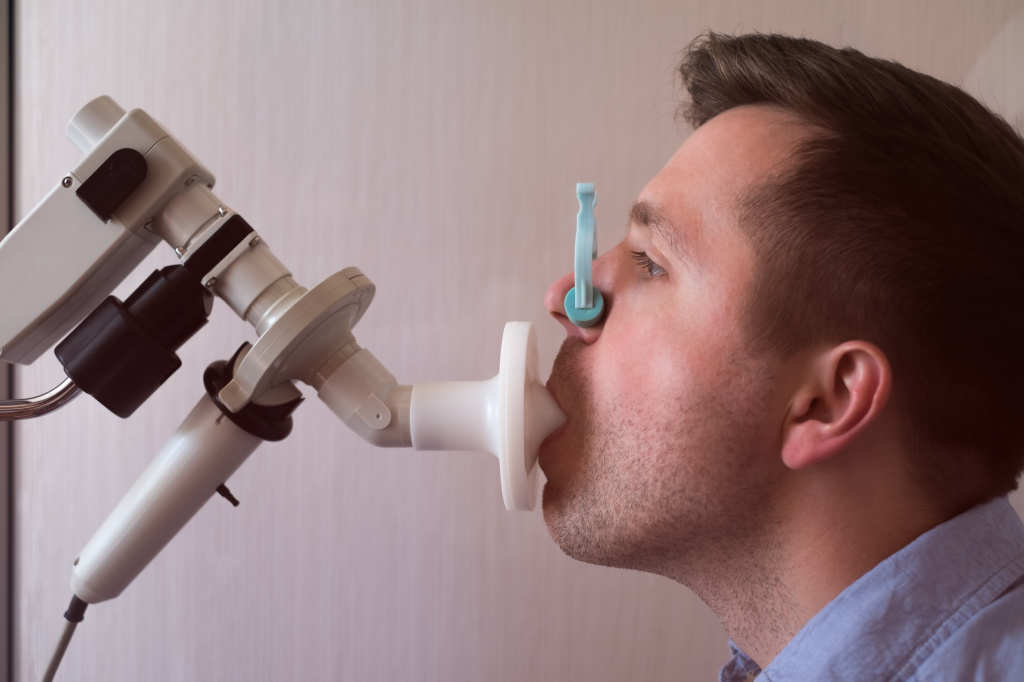
Пациент во время выполнения спирометрии
Данные методы позволяют оценить объем вдыхаемого и выдыхаемого воздуха, скорость выдоха и рассчитать специфические индексы (например, индекс Тиффно), которые характеризуют степень нарушения прохождения воздуха через дыхательные пути. Для этого пациента просят сделать вдох и далее выдохнуть в специальный прибор для измерения вышеперечисленных параметров. Поскольку данные исследования требуют координированных действий врача и пациента, их редко проводят детям младше 5 лет.
Для постановки диагноза нужно сделать пробу с лекарственным препаратом (бронхолитиком), поэтому перед спирометрией пациенту проводят медикаментозную ингаляцию. Данная проба показывает ответ бронхов на препараты и позволяет дифференцировать бронхиальную астму от других заболеваний со схожими симптомами.
Из лабораторных анализов наиболее диагностически значимым считается серологическое исследование с целью выявления специфических антител (специфические IgE) к возможным причинно-значимым аллергенам.
Источник: www.invitro.ru
Бронхиальная астма
Бронхиальная астма – это хроническое заболевание, проявляющееся как повторяющиеся приступы удушья, спровоцированные повышенной реакцией организма на какой-то из стимулов или их комбинацию.
Оставьте телефон –
и мы Вам перезвоним
Причины бронхиальной астмы
Факторы, способствующие развитию бронхиальной астмы
Чаще всего таким стимулом является аллерген, то есть астма имеет аллергическую природу. В этом случае говорят об атопической бронхиальной астме. Приступы астмы могут быть вызваны аллергией:
- на пыльцу растений;
- на лекарства;
- на пыль;
- на шерсть и продукты жизнедеятельности животных.
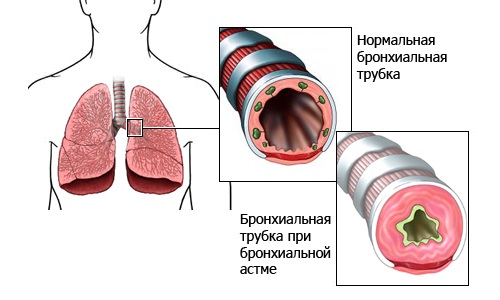
Однако астма может возникнуть и без участия аллергенов, например, как чрезмерная реакция на присутствие в организме инфекции. То есть, иммунная система правильно опознала врага, но борьба с ним сама оказывается опасной для нашего здоровья. Приступы астматического удушья также могут наблюдаться как реакция на холод или на физические нагрузки (например, бег).
Если с факторами, провоцирующими астму, более-менее всё понятно, то причина этого заболевания пока ещё неизвестна. В одних и тех же условиях у одного человека развивается астма, а у другого нет. Несомненно, существует пока ещё не выявленный фактор, определяющий предрасположенность к астме. Есть основания считать, что эта предрасположенность передаётся по наследству. В 3/5 всех случаев бронхиальной астмы наследственный фактор точно присутствует.
Кто относится к группе риска по формированию бронхиальной астмы
Вероятность развития бронхиальной астмы выше, если:
- у вас кто-то из родителей страдает бронхиальной астмой (если астматик только один родитель, риск составляет 25%, а если оба — то 75%);
- вы аллергик. Особенно высок риск при таких проявлениях аллергии, как ринит (насморк) и конъюнктивит. Но и при кожных проявлениях вы также находитесь в группе риска.
- вы работаете в экологически небезопасных условиях: в воздухе, которым приходится дышать, присутствует пыль, диоксид серы (элемент смога), оксид азота (образуется в результате сжигания газа, например, в кухонной плите), озон;
- вы курите или много времени проводите там, где курят. У детей, находящихся среди курящих взрослых, увеличивается риск раннего развития заболевания;
- вы страдаете хроническими заболеваниями дыхательных путей (прежде всего, хроническим бронхитом);
- у вас избыточный вес (ожирение). В этом случае возрастает риск возникновения астмы неаллергического происхождения.
Почему случаются приступы бронхиальной астмы?
Приступ вызывает воздействие провоцирующего фактора. Если астма имеет аллергическую природу, то это контакт с аллергеном. Провоцирующим фактором также могут быть:
- холод (воздействие холода приводит к сужению бронхов);
- влажный или загрязненный воздух;
- физические нагрузки;
- стресс.
Действие провоцирующего фактора вызывает три взаимосвязанных процесса:
- бронхоспазм. Это внезапное сокращение мышц, в результате которого резко суживается просвет бронхов;
- образование вязкой мокроты, которая в свою очередь также затрудняет дыхание. Эта мокрота становится благоприятной средой для развития патогенных микроорганизмов;
- воспаление слизистой оболочки бронхов. В результате развивается отёк слизистой. При хроническом воспалении происходит так называемая «необратимая обструкция» – утолщение стенок бронхов.
Развитию бронхиальной астмы (усугублению симптомов) способствуют неблагоприятная экологическая обстановка, курение, нездоровый образ жизни, стрессы.
Симптомы бронхиальной астмы
Проявления бронхиальной астмы связаны с затруднённостью дыхания. Они могут иметь форму приступов, а могут существовать в виде фона, усиливаясь при наличии провоцирующих факторов.
Хриплое дыхание
Появление свистящих хрипов при дыхании – один из основных симптомов начинающегося приступа бронхиальной астмы.
Затрудненный выдох
В нормальных условиях время, которое мы тратим на вдох и выдох, примерно одинаковое. При астматическом приступе больной испытывает затруднение на выдохе – выдох может длиться в два раза дольше, чем вдох. По субъективным ощущениям воздух переполняет лёгкие – он только поступает, никуда не деваясь…
Поскольку больной чувствует нехватку воздуха, организм пытается компенсировать дефицит кислорода, ускоряя дыхание. Не успевая полноценно выдохнуть, человек снова вдыхает. Вдохи получаются неглубокими, но частыми.
Длительный, непроходящий кашель или затруднённость дыхания в ночные и утренние часы также могут свидетельствовать о бронхиальной астме.
Методы лечения бронхиальной астмы
Лечение бронхиальной астмы направлено, прежде всего, на облегчение тяжести симптомов и снижение частоты приступов. К сожалению, полностью исключить возможность повторения астматических приступов нельзя.
В случае если астма имеет аллергическую природу (атопическая бронхиальная астма), в первую очередь следует прекратить или уменьшить контакт с аллергеном.
Квалифицированные аллергологи-иммунологи «Семейного доктора» дадут Вам персональные рекомендации и выработают эффективный и сбалансированный курс медикаментозной поддержки, подходящей именно для Вашего случая.
Медикаментозное лечение
Курс лечения обязательно предусматривает базовую противовоспалительную терапию. Необходимо постоянное сотрудничество пациента и лечащего врача, поскольку лечение должно быть гибким. При улучшении состояния медицинское воздействие сокращается, если произошло ухудшение – назначаются более сильные препараты.
Первичная профилактика бронхиальной астмы
Если Вы находитесь в группе риска по бронхиальной астме, риск развития заболевания можно снизить, если соблюдать рекомендации врачей. Врачи «Семейного доктора» советуют:
- следить за экологической обстановкой (выезжать из города на периоды, когда вероятен смог);
- производить частую уборку помещений. Желательно убрать из дома ковры, мягкие игрушки, не держать в спальне книги;
- соблюдать правила личной гигиены;
- следить за чистотой домашних животных. Если у Вас их нет, подумайте: может быть, их вообще не стоит заводить;
- употребляйте в пищу только качественные продукты;
- исключите из пользования вещества, которые могут вызывать аллергию. Внимательно пересмотрите средства бытовой химии и парфюмерии;
- устраняйте уже возникшие проявления аллергии, избегайте контакта с аллергенами, на которые у Вас есть реакция;
- не оставляйте без лечения респираторные заболевания, не давайте им перейти в хроническую форму;
- старайтесь вести здоровый образ жизни, укрепляйте иммунитет, больше бывайте на свежем воздухе;
- если Вы курите, бросайте курить.
При риске бронхиальной астмы у ребёнка
Родители могут снизить риск развития бронхиальной астмы у ребенка. Матери, заботящейся о здоровье своего малыша, можно посоветовать:
- во время беременности не курить, правильно питаться, беречься инфекций и проявления аллергии;
- кормить ребенка грудью (по возможности в течение первого года жизни и дольше);
- не спешить с введением вспомогательного питания, тщательно соблюдать в этом вопросе рекомендации врача-педиатра;
- исключить контакт ребенка с табачным дымом;
- своевременно лечить заболевания верхних дыхательных путей (аденоиды, синуситы, тонзиллиты, бронхиты).
Вторичная профилактика бронхиальной астмы
Если бронхиальная астма уже проявлялась (были приступы затрудненности дыхания), то профилактика направлена на снижение риска повторения приступов.
Для этого следует:
- проводить влажную уборку в помещении, где находится человек, страдающий астмой (не реже 1 раза в неделю). В момент уборки самому больному находиться в помещении нельзя;
- из дома (комнаты) больного должны быть удалены все ковры, пледы, мягкая мебель, мягкие игрушки, домашние цветы; в помещение не должны допускаться домашние животные;
- в помещении не должно быть насекомых (тараканов);
- на матрац и подушки следует надеть пыленепроницаемые чехлы. Постельное белье необходимо менять раз в неделю, стирка должна осуществляться гипоаллергенным средством (хозяйственным мылом);
- меню не должно содержать никаких аллергенов;
- следует исключить контакт с табачным дымом (ни активного, ни пассивного курения)
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Источник: www.fdoctor.ru
